|
Endoprothese Bei der Endoprothese (von altgriechisch ἔνδον endo, deutsch ‚innen‘ und Prothese), genannt auch Gelenkersatz, handelt es sich um ein Implantat, das dauerhaft im Körper verbleibt und ein geschädigtes Gelenk ganz oder teilweise ersetzt. Diese Kunstgelenke werden seit Mitte des 20. Jahrhunderts Menschen und Tieren anstelle ihrer eigenen zerstörten Gelenke eingesetzt. AnwendungenAm bekanntesten sind wohl die künstlichen Hüftgelenke. Heute stehen auch Endoprothesen für weitere Gelenke zur Verfügung (Kniegelenk, Schultergelenk, Sprunggelenk-Endoprothese sowie Ellbogengelenks- und Fingergelenksprothesen), wobei arthrotische Gelenkveränderungen eine häufige Indikation darstellen. Als Gelenkersatz ist auch die Bandscheibenprothese anzusehen. Auch in der Veterinärmedizin (Hunde/Katzen) hat das künstliche Hüftgelenk Einzug gehalten. Im Wesentlichen sind alle körperfremden Ersatzteile, die komplett in den Körper eingebracht werden, Endoprothesen, auch Implantate genannt. Dazu zählen auch Herzklappenersatz, Gefäßersatz, Harnleiterschienen oder Brustimplantate. Daneben gibt es noch spezielle Implantate, die nicht ausschließlich im Körper verborgen sind, sondern austreten, und daher auch als Endo-Exo-Prothesen bezeichnet werden können, wie Zahnimplantate, Cochlea-Implantate oder Endo-Exo-Prothesen nach Amputation z. B. des Oberschenkels oder des Oberarms. Der vorliegende Artikel beschäftigt sich jedoch ausschließlich mit den in Orthopädie und Unfallchirurgie verwendeten Gelenkendoprothesen. Der weltweite Umsatz für Endoprothesen belief sich bereits im Jahr 2012 auf 43,1 Milliarden US-Dollar. Dabei betrug der Marktanteil für Knie-Endoprothesen 49 % und für Hüft-Endoprothesen 42 %, während die übrigen Gelenke nur 9 % ausmachten. Weltweit vertreiben fast 200 Unternehmen Endoprothesen, wobei die führenden zehn Unternehmen 94 % des Marktes unter sich aufteilen.[1] Prothesenverankerung im KnochenGrundsätzlich entsteht der Halt einer zementfreien Prothese durch vom Körper gebildete Knochensubstanz, welche die Prothese fest umschließt. Diese knöcherne Integration erfordert eine genaue Einpassung der Prothese in das Knochenlager. Durch Knochenzement kann die Passgenauigkeit methodisch vereinfacht werden. Man unterscheidet demnach
Werkstoffe/Werkstoffpaarungen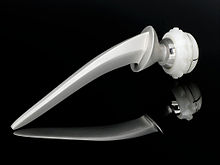 Der Prothesenschaft einer Hüftprothese besteht im 21. Jahrhundert üblicherweise aus Titanlegierungen (TiAl6V4, TiAl6Nb7 – Schmiedelegierung) (zementfrei). Die Femur- und Tibiakomponenten eines Knieimplantats bestehen dagegen aus CoCrMo-Gusslegierungen oder aus Titan-Legierungen (Gussteile oder gefräste Schmiedeteile). Typische Gleitpaarungen im Artikulationsbereich bei Total-Endoprothesen (TEPs) (also Ersatz von Gelenkkopf und Gelenkpfanne) sind Es wurden mittlerweile hochvernetzte Polyethen-Strukturen (cross linked-Ultra high molecular weight polyethylene) entwickelt, welches ähnliche tribologische Eigenschaften wie Keramik aufweist. Durch den Einsatz von Antioxidantien, v. a. Vitamin E, soll der Abrieb noch weiter gesenkt werden. Aufgrund der sehr schlechten tribologischen Eigenschaften von Titan wird dieses nicht als Material für artikulierende Prothesenteile eingesetzt. Lediglich modifizierte Titanoberflächen, die Titannitride zur Härtung einsetzen, werden vereinzelt für Artikulationsflächen genutzt. Grundsätzlich werden immer mehr nickelfreie Endoprothesen verwendet, da eine entsprechende Allergie postoperativ zu Komplikationen und gar dem Austausch der Prothese führen kann. Allgemeine RisikenBei allen elektiven Prothesenimplantationen, die also geplant und nicht infolge eines Unfalls notwendig werden, haben Begleiterkrankungen (insbesondere Diabetes mellitus), Fehlernährung (Hypalbuminämie), Medikation sowie körperliche und seelische Verfassung des Patienten einen wesentlichen Einfluss auf das Ergebnis. Wundheilungsstörungen, Infekte und Lockerungen sind bei Rauchern mindestens doppelt so häufig, weshalb zu einem Rauchverzicht in den sechs Wochen vor und nach der geplanten Operation geraten wird. Zudem wird übergewichtigen Patienten zu einer präoperativen Gewichtsabnahme geraten, sofern die Arthrose das zulässt. Tendenziell sind die Operationsergebnisse in den Kliniken, die diese Eingriffe sehr oft durchführen, besser als in Kliniken mit einer geringen Anzahl dieser Eingriffe.[2] Zur Minimierung der Risiken bei solchen Eingriffen wurde von der DGOOC die EndoCert-Initiative ins Leben gerufen, im Rahmen derer sich Endoprothetik-Zentren zertifizieren lassen können. HüfteAls Vorläufer der heutigen endoprothetischen Technik gilt der 1939 publizierte[3] partielle Hüftkopfersatz durch „Cup-Plastik“[4] nach Marius Nygaard Smith-Petersen. Den ersten totalprothetischen Ersatz (mit Endoprothese und neuer Pfanne) führte John Charnley 1961 ein. Pioniere der Hüftendoprothetik in Deutschland waren in den 1960er Jahren Hans-Wilhelm Buchholz und Hans-Hermann („Peter“) Lubinus. Werden sowohl der Gelenkkopf als auch die Gelenkpfanne ersetzt, handelt es sich um eine Total-Endoprothese (TEP) der Hüfte (Hüfttotalendoprothese, HTEP, genannt auch Hüft-TEP). Wenn nur der Hüftkopf ersetzt wird, ist das eine Hemi-Endoprothese (HEP). Entwicklungen ab den 2010er JahrenNach Auswertungen des deutschen Endoprothesenregisters gibt es einen Trend zu zementfreien Hüftschäften, die nach Jahresbericht 2019[5] in zwei Drittel aller Fälle eingesetzt werden, und von denen weniger als 15 Prozent Kurzschaftprothesen sind. Bei den Pfannen gibt es eine starke Tendenz zu „pressfit“-Pfannen, die aktuell dominieren. War noch 2000 jede zweite Pfanne eine Schraubpfanne, ist dies heute nur noch jede achtzehnte Pfanne. Mit einem Anteil von 84 Prozent sind Gleitpaarungen aus Pfannen mit hochvernetztem Polyethylen und Keramikköpfen Standard, während Metall-Metall-Paarungen nicht mehr zum Einsatz kommen.[2] Eine Leitlinie mit Indikationskriterien zur Hüfttotalendoprothese bei Coxarthrose wurde in Deutschland zuletzt im März 2021 veröffentlicht.[6] OberflächenersatzDie Hüftkappen- bzw. McMinn-Prothesen (englisch resurfacing) wurden für jüngere Patienten entwickelt, um dadurch mehr Möglichkeiten bei einer späteren Revision zu besitzen. Konkret musste dafür nur der Kopf des Oberschenkelknochens und der Schenkelhals teilweise entfernt werden. Im Oktober 2010 rief die Firma DePuy das ASR XL Hüftpfannen- und Hüft-Oberflächenersatzsystem zurück.[7] Im März 2012 erschien bei The Lancet eine Studie, nach der die insbesondere bei großen Metall-auf-Metall-Prothesen ungewöhnliche hohe Revisionsraten bereits in einem mittleren Nachbeobachtungszeitraum (von 5 Jahren) auftraten. Deshalb wird empfohlen, Metall-auf-Metall-Prothesen nicht mehr zu verwenden.[8] In Deutschland werden Hüftkappenprothesen nicht mehr eingesetzt. KurzschaftprotheseKurzschaftprothesen zeichnen sich durch ihr kompaktes Design aus, welches schonender für die Knochen und die Weichteile ist. Sie werden zunehmend verwendet, während frühere Implantatmodelle, wie der Mayo-Schaft oder der von Pipino entwickelte CFP-Schaft, nur bei ausgewählten Patientenkollektiven eingesetzt wurden. Nach dem EPRD-Bericht von 2022 liegt der Anteil bei circa 12 % aller Schaftkomponenten. Die kurz- und mittelfristigen Überlebensdaten von Kurzschaftendoprothesen sind vergleichbar mit denen von den klassischen Geradschaftprothesen. Operative BehandlungDie Operation kann sowohl unter Vollnarkose als auch mit einer Spinalanästhesie durchgeführt werden. Zunächst werden die verschlissenen Gelenkoberflächen und der bisherige Gelenkkopf am Oberschenkel entfernt und der verbleibende Knochen für das Implantat vorbereitet. Danach erfolgt die Implantation und Verankerung der beiden Gelenkkomponenten mit den oben beschriebenen Alternativen. Für die Hüftpfanne sollte eine Abduktion von 40 ± 10° und eine Anteversion von 15 ± 10° angestrebt werden, außerhalb dieser „sicheren Zone“ (nach Lewinnek 1978) steigt das Risiko einer Prothesenluxation um das Vierfache, außerdem besteht ein erhöhtes Risiko für vorzeitigen Abrieb der Prothesenkomponenten und für ein Impingement der Prothese. Anschließend wird ein Probekopf auf den Schaft gesetzt und die Hüfte eingerenkt, um Beinlänge, sicheren Halt und Achsstabilität zu überprüfen. Eventuell kann ein Probe-Hüftkopf mit längerem oder kürzerem Hals, mit mehr oder weniger Offset ausprobiert werden, bis ein sicherer und stabiler Halt gefunden wird. Abschließend wird der neue Hüftkopf aufgesetzt, das Hüftgelenk erneut reponiert und zuletzt die Wunde verschlossen. Für die gesamte Operation bis Wundverschluss kann mit einer Dauer bis zwei Stunden gerechnet werden. Der Patient kommt danach zur Überwachung in eine Aufwacheinheit. Nach weiteren zwei bis vier Stunden erfolgt dann die Rückverlegung in die Normal- oder Überwachungsstation. Minimal-invasive Hüftendoprothetik   Moderne minimal-invasive Operationstechniken erlauben heute eine gewebeschonende Art der Implantation. Es handelt sich hierbei um minimal- oder geringinvasive Zugänge zum Hüftgelenk. Die Definition des minimalinvasiven Zugangs wird jedoch zurzeit kontrovers diskutiert. Sicher ist aber wohl, dass dieses Prädikat „minimalinvasiv“ in Verbindung mit möglichst geringer Weichteilirritation nicht nur von einer einzigen Methode beansprucht werden kann, sondern mehrere Verfahren als minimalinvasiv gelten dürfen. Ein Vorteil ist die schnellere Rehabilitation der Patienten als bei den konventionellen Techniken aufgrund der schonenderen Weichteilbehandlung. Dies betrifft jedoch nur die ersten Tage nach der Operation. Im weiteren Verlauf gibt es keinen Unterschied zwischen den einzelnen Techniken in der Beweglichkeit oder Belastungsfähigkeit des Hüftgelenkes. Die minimalinvasive Technik ist nicht bei jeder Hüftgelenkserkrankung anzuwenden und hat ihre Grenzen. Betreuung nach der OperationIn den ersten Tagen nach der Operation werden Wundschmerzen mit Medikamenten aufgefangen. Die physiotherapeutische Bewegungstherapie des operierten Beines beginnt. Das postoperative Vorgehen unterscheidet sich erheblich zwischen zementierten und zementfreien Prothesen. Während der große Vorteil von zementierten Prothesen darin besteht, dass die Mobilisation bereits am ersten Tag nach der Operation beginnt und der Patient unter (schmerzlimitierter) Vollbelastung die ersten Schritte gehen kann, erfolgt bei zementfreien Prothesen in der ersten postoperativen Woche noch gar keine Belastung oder nur eine Teilbelastung der Prothese, damit die recht langsam erfolgende knöcherne Integration nicht gestört wird. In den ersten Wochen werden medizinische Gehwagen und Unterarmgehstützen benutzt, um die Gangsicherheit zu verbessern und das operierte Hüftgelenk nicht zu überlasten. Die stationäre Behandlung in den meisten Kliniken dauert nach einem komplikationslosen Eingriff ca. acht bis zehn Tage. In dieser Zeit wird eine Anschlussheilbehandlung festgelegt. In diesen Rehabilitationskliniken sollten die Mobilität weiter verbessert und die das Hüftgelenk stabilisierende Muskulatur gezielt trainiert werden. In darauf spezialisierten Kliniken werden mit Standardimplantaten Langzeitergebnisse von über 15 Jahren erreicht. Sie erlauben in über 90 % der Fälle ein gutes funktionelles Ergebnis (Laufen, Stehen) bei weitgehender Schmerzfreiheit. Regelmäßige Verlaufskontrollen in der Klinikambulanz oder beim Orthopäden mit klinischer und röntgenologischer Untersuchung sollen diese Ergebnisse langfristig begleiten. Risiken des Eingriffes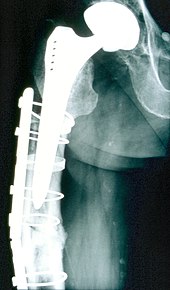 Die Implantation eines künstlichen Hüftgelenkes ist ein großer operativer Eingriff und mit den entsprechenden Risiken verbunden. Dazu gehören generell die Bildung von Blutgerinnseln in den Beinen (Thrombose) während oder nach der Operation, die Wundheilungsstörung, Infektionen (siehe auch Osteomyelitis), der postoperative Bluterguss (Hämatom), die Nachblutung und die Möglichkeit einer Verletzung von Nerven und Blutgefäßen. Gelegentlich kann während der Operation ein Blutverlust auftreten, der eine Bluttransfusion (Eigen- oder Fremdblut) erfordert. Eine Implantatallergie gegen Bestandteile der Endoprothese kann ähnlich wie bei einer Infektion einen Austausch des künstlichen Gelenkes erforderlich machen (Revisionsoperation). Aufgrund des hohen Risiko einer Thrombose wird postoperativ eine entsprechende Prophylaxe durchgeführt. Analog zur Kallusbildung bei Frakturen kann es – insbesondere in den ersten Monaten nach der Operation – zur Ausbildung von heterotopen Ossifikationen kommen. Aus diesem Grund wird eine perioperative Gabe von NSAR, wie z. B. Ibuprofen, durchgeführt; bei Kontraindikationen kann eine vorbeugende Strahlentherapie durchgeführt werden. Die wesentliche Langzeitkomplikation stellt die Lockerung der Prothese dar, welche mechanisch, durch eine Fraktur des Knochens oder durch eine Infektion verursacht werden kann. Nur in äußerst seltenen Fällen kommt es zu einem Bruch der Prothese. Bei dem Austausch einer Endoprothese (Revision) kann einzeitig (direkter Wechsel auf eine andere Prothesenkomponente) verfahren werden. Bei infektiösen Situationen wird hingegen häufig die Prothese ausgebaut und erst im Intervall nach entsprechender antibiotischer Therapie eine neue Prothese eingebaut (zweizeitiges Vorgehen). Das Auftreten von Wundinfektionen, sowohl in der Frühphase nach der Operation sowie als Spätkomplikation, ist eine wichtige Komplikation, deren Auftreten auch von patienten-spezifischen Faktoren abhängt: Hierzu ist an erster Stelle ein reduzierter Allgemeinzustand bzw. eine Multimorbidität (ASA-Score > 3) zu nennen. Zudem wird adipösen Patienten vor dem Eingriff eine Gewichtsabnahme empfohlen. SchulterDie erste Schulter-Prothese wurde als Monoblock-Prothese von C. S. Neer bereits in den 1950er Jahren vorgestellt, zunächst zur Versorgung komplexer Oberarmkopfbrüche, später aber auch bei Schultergelenkverschleiß.[9] In der 2. Generation wurden Prothesen entwickelt, bei denen Kalotten und Schäfte unterschiedlicher Größe miteinander kombiniert werden konnten. Durch modulare Prothesen der 3. Generation konnte dann auch das Offset zwischen Diaphyse und Metaphyse, die Inklination und Retroklination des Humeruskopfes variabel eingestellt werden und somit eine der individuellen Anatomie entsprechende Positionierung der Prothese erreicht werden. Aktuelle Prothesen der vierten Generation unterscheiden sich hiervon nur geringfügig und vor allem bezüglich der Verankerung am Glenoid und im Humerusschaft sowie in den Möglichkeiten bei einer Prothesenrevision. Neben der Totalendoprothese mit Ersatz der Schulterpfanne (des Glenoid) als Ganzgelenk kommen 2011 in Deutschland weiterhin mehr Hemiendoprothesen als Halbgelenke zum Einsatz, bei denen das Glenoid nicht ersetzt wird. Für die Humeruskomponente gibt es neben der konventionellen Schaftprothese auch Prothesentypen mit einem Kurzschaft, schaftlose Prothesen und den kappenartigen humeralen Gelenkflächenersatz. Besonders in der Traumatologie haben aber auch modulare Langschaftprothesen eine häufige Indikation. Besonders bei defekten Rotatorenmanschetten, aber auch zunehmend nach Oberarmkopfbrüchen und im Falle einer Revision einer gelockerten Schulterprothese kommen inverse Prothesen (Delta) zum Einsatz, bei denen die Glenoidkomponente sphärisch ist und mit einer konkaven Humeruspfanne artikuliert.[10] KnieMan unterscheidet bei der Knie-TEP:
Oberes Sprunggelenk Belastung von Endoprothesen Über die tatsächlichen mechanischen Belastungen von Endoprothesen war bisher nur wenig bekannt. Genaue Kenntnisse über die Größe und Richtung der einwirkenden Kräfte und Momente sind aber eine Voraussetzung für die Verbesserung der Implantate und deren Verankerung im Knochen. Ein Forscherteam des Julius-Wolff-Instituts der Charité – Universitätsmedizin Berlin entwickelt seit vielen Jahren Endoprothesen mit integrierter Messelektronik,[11] mit denen die Gelenkbelastung im Patienten gemessen und drahtlos an einen Computer übertragen wird. Die Belastungen, die ein Mehrfaches des Körpergewichts betragen können, werden für die verschiedenen Alltagsaktivitäten gemessen, in einer Datenbank gespeichert und im Internet Interessierten zugänglich gemacht. Neben Hüft-, Schulter- und Knieendoprothesen wurden auch Wirbelsäulenimplantate für In-vivo-Messungen instrumentiert. Auch werten die Charité-Forscher aus, wie verschiedene Metalle aus Endoprothesen freigesetzt werden und sich im umliegenden Knochengewebe anreichern. Die Forschung ergab, dass sowohl partikuläre als auch gelöste Metalle, die aus Endoprothesen stammen, im umliegenden Knochen und im Knochenmark in überphysiologischen Konzentrationen vorhanden sind. Die kollagenhaltige Schicht, die nach der Operation das Implantat verkapselt, isoliert dieses somit nicht in dem Ausmaß vom menschlichen Gewebe wie bisher angenommen.[12]  RegisterZur Erfassung von Langzeiterfahrungen mit den Prothesen und der Erfolgsquote von Operationen kann die Einrichtung eines entsprechenden Registers dienen. Nach offensichtlichen Problemen mit Prothesen wurden 1979 in Schweden und Finnland die ersten Endoprothesenregister angelegt, Norwegen folgte 1987 diesem Beispiel. Das Anlegen eines solchen Registers kann zu einer Senkung von nachträglich notwendigen Operationen und zur Aufdeckung von problematischen Prothesenmodellen führen. Bis zum Oktober 2011 haben bereits 19 Länder ein solches Register eingeführt. In Deutschland befindet sich das Endoprothesenregister Deutschland (EPRD) als zentrales Melderegister seit Oktober 2011 in Erprobung.[13] Literatur
Weblinks
Einzelnachweise
|