|
Tumorkachexie
Tumorkachexie, seltener kanzeröse Kachexie genannt, ist die Bezeichnung für eine als Folge einer Krebserkrankung bei Patienten auftretende Stoffwechselstörung, die zu Auszehrung (Kachexie) und Abmagerung bei den Betroffenen führt. Eine Tumorkachexie ist eine häufige Komplikation bei Krebserkrankungen, insbesondere bei bösartigen Tumoren des Verdauungstraktes, die sich ungünstig auf Krankheitsverlauf, Lebensqualität und Prognose auswirkt und selbst unmittelbar lebensbedrohlich werden kann. Die Tumorkachexie ist ein wesentlicher Faktor für die hohe Sterberate bei Krebserkrankungen.[2][3] Die molekularen und biochemischen Ursachen, die zu einer Tumorkachexie führen, sind hochkomplex und noch nicht vollständig aufgeklärt. Eine wichtige Rolle bei der Ausbildung dieses Syndroms spielen Stoffwechselprodukte des Tumors und Botenstoffe, die – als Folge der Krebserkrankung – vom Körper der Betroffenen gebildet werden. Hinzu kommen noch psychologische Faktoren sowie Nebenwirkungen krebstherapeutischer Maßnahmen, die zu einem Appetitverlust der Patienten führen können. Im Gegensatz zu dem Gewichtsverlust bei einer Unterernährung werden bei der Tumorkachexie nicht nur Fettreserven abgebaut, sondern auch die Skelettmuskulatur. Eine wirksame kurative Behandlung gibt es derzeit nicht. Alle therapeutischen Ansätze sind bisher palliativ, das heißt lediglich krankheitslindernd. Einordnung und Definition Die meisten Autoren bevorzugen für die Tumorkachexie den Begriff Syndrom. Diese Bezeichnung wird dem komplexen Sachverhalt gerechter als die Einordnung als eigenständige Erkrankung.[5] In der angelsächsischen Fachliteratur wird meist vom cancer cachexia syndrome (CCS) oder auch cancer anorexia-cachexia syndrome (CACS) gesprochen. Kachexie ist ein Kofferwort aus dem griechischen κακὸς = kakos = „schlecht“ und ἕξiς = hexis = „Zustand“.[6][7] Die Kachexie wird im Allgemeinen als multifaktorielles Syndrom, das jeden Bereich des Körpers erfasst und am einfachsten in seiner fortgeschrittenen Form durch den massiven Verlust von subkutanem Fett und Skelettmuskulatur festgestellt werden kann[8] beschrieben. Es gibt derzeit weder für die Kachexie noch für die Tumorkachexie eine verbindliche oder standardisierte Definition,[9][10] was bei der hohen Prävalenz und Schwere dieses Syndroms wiederholt als unzulänglich angemahnt wurde.[11] Das Gleiche gilt bezüglich einer Klassifikation. Einer der Gründe hierfür ist das Fehlen von zuverlässigen Biomarkern, mit denen die Tumorkachexie diagnostisch mit Messwerten erfasst und klassifiziert werden könnte. Durch die fehlende Klassifikation gibt es derzeit keine dem Grad des Syndroms angepasste Behandlungsschemata.[8] Für klinische Studien wurden bisher sehr unterschiedliche Definitionen für die Tumorkachexie herangezogen, die sich beispielsweise am prozentualen Verlust an Körpermasse oder dem Unterschreiten eines bestimmten Wertes beim Body-Mass-Index orientierten. Das Fehlen einer verbindlichen Definition erschwert den Vergleich klinischer Studien erheblich.[8] Je nach gewählter Definition ergeben sich unterschiedliche Prozentsätze an Krebspatienten, die auch an einer Tumorkachexie leiden. Beispielsweise wurde eine Gruppe von 8541 Krebspatienten mit soliden Tumoren nach vier unterschiedlichen Kriterien analysiert. Nach der ICD-9-Diagnose Kachexie als Kriterium hätten 2,4 Prozent dieser Patienten eine Tumorkachexie. Bei einer erweiterten ICD-9-Klassifikation mit Kachexie, Anorexie, abnormalem Gewichtsverlust oder Problemen bei der Ernährung wären es 5,5 Prozent gewesen. Wird die Verschreibung von Arzneimitteln, wie Megestrol, Oxandrolon, Somatotropin oder Dronabinol, die auf eine Medikation einer Tumorkachexie hinweisen, als Kriterium herangezogen, so fielen 6,4 Prozent der Patienten unter dieses Kriterium. Wenn ein Verlust an Körpermasse von über 5 Prozent die Definition für die Tumorkachexie wäre, so hätten 14,7 Prozent dieser Krebspatienten dieses Kriterium erfüllt.[12] Das Fehlen einer Definition der Kachexie hat negative Auswirkungen auf die Diagnose und Behandlung betroffener Patienten. Ebenso ist die Entwicklung und Zulassung von potenziellen Wirkstoffen dadurch erschwert. Am 13. und 14. Dezember 2006 wurde daher im Rahmen der Cachexia Consensus Conference in Washington, D.C. eine neue Definition der Kachexie vorgeschlagen. Danach ist die Kachexie „ein komplexes Stoffwechsel-Syndrom, das durch eine chronische Erkrankung bedingt ist und durch den Verlust an Muskelmasse, mit oder ohne Verlust an Körperfett, charakterisiert ist. Anorexie (Appetitlosigkeit), Entzündungen, Insulinresistenz und ein erhöhter Abbau von Muskelproteinen sind häufige Begleiterscheinungen einer Kachexie. Von der Kachexie, die mit einer erhöhten Morbidität verbunden ist, sind zu unterscheiden: Unterernährung, altersbedingter Verlust von Muskelmasse, primäre Depressionen, Malassimilation (verminderte Nährstoffausnutzung) und Hyperthyreose (Schilddrüsenüberfunktion)“.[13] Eine aktuelle Empfehlung definiert eine Kachexie, wenn der
Dieser Definitionsvorschlag wurde allerdings bisher weder in epidemiologischen noch in klinischen Studien angewendet.[13] Epidemiologie und gesundheitspolitische Bedeutung
Etwa 50 Prozent aller Krebspatienten sind im Laufe ihrer Erkrankung von einer Tumorkachexie betroffen.[15] Die Wahrscheinlichkeit einer Tumorkachexie ist dabei sehr stark von der Art der Krebserkrankung abhängig.[16] Nach der Sepsis (Blutvergiftung) ist die Tumorkachexie die häufigste Todesursache bei Krebserkrankungen. Je nach Autor liegt der Anteil der Tumorkachexie bei den Todesursachen von Krebserkrankungen bei 20 bis 50 Prozent.[2][16][17][18][19][20][21] Die Schwankungsbreite bei den Prävalenzdaten (Krankheitshäufigkeit) ist ursächlich auf die bereits verwiesene fehlende Definition der Tumorkachexie zurückzuführen. Für die Wahrscheinlichkeit der Ausbildung einer Tumorkachexie spielt die Art der Krebserkrankung eine große Rolle. So versterben beispielsweise etwa 80 Prozent der Patienten mit Pankreastumor und 30 bis 50 Prozent der Patienten mit einer Krebserkrankung im Bereich des Magen-Darm-Traktes an einer Tumorkachexie.[16] Bei bis zu 85 Prozent aller Patienten mit einer gastrointestinalen (Magen/Darm) Krebserkrankung kommt es im Krankheitsverlauf zu einer Tumorkachexie.[22] Bei soliden Tumoren ist die Wahrscheinlichkeit einer Tumorkachexie deutlich höher als bei Krebserkrankungen des blutbildenden Systems (Leukämien, Myelodysplastische Syndrome und andere hämatologische Neoplasien).[23] Eine Ausnahme bei den soliden Tumoren bildet das Mammakarzinom. Hier ist die Wahrscheinlichkeit für eine Tumorkachexie signifikant niedriger.[23][24][25] Die Ausbildung der Tumorkachexie verläuft auch bei der gleichen Tumorart je nach Patient sehr individuell. Die Tumorkachexie kann bei betroffenen Patienten in allen Stadien der Krebserkrankung beobachtet werden, ist aber vor allem im terminalen Stadium der Erkrankung besonders häufig vorzufinden.[2] Kinder und ältere Menschen sind von einer Tumorkachexie signifikant häufiger betroffen.[23] Auch absolut gesehen ist die Tumorkachexie eine der häufigsten Todesursachen. In Deutschland sterben grob geschätzt etwa 50.000 Menschen pro Jahr an einer Tumorkachexie.[26] Exakte Daten sind wegen der fehlenden Definition der Tumorkachexie und der üblichen Totenscheinpraxis nicht verfügbar. Klinisches Bild Eine Tumorkachexie ist im Wesentlichen durch einen Gewichtsverlust des Patienten, häufig verbunden mit einer Anorexie (Appetitlosigkeit), Entzündungserscheinungen, Insulinresistenz und den Abbau der Skelettmuskulatur gekennzeichnet.[28][29] In vielen Fällen ist die Anorexie ein Symptom der Tumorkachexie, allerdings kann sich eine Tumorkachexie auch ohne Anorexie entwickeln.[12][30][31] Das Auftreten der Anorexie beschleunigt die Progression der Tumorkachexie.[19] Während bei Gesunden ein Gewichtsverlust durch einen gesteigerten Appetit und damit verbunden durch eine höhere Nahrungsaufnahme kompensiert wird, ist dies bei kachektischen Patienten nicht der Fall.[23][25] Die Tumorkachexie führt bei den betroffenen Patienten zu einer allgemeinen Schwäche, Kraftabnahme und Immobilität sowie zu Müdigkeit, Antriebslosigkeit und Depressionen,[32][33][34] was wiederum zu einer Beeinträchtigung der Lebensqualität führt.[35][36] Die von den Betroffenen selbst eingeschätzte Lebensqualität wird durch eine Tumorkachexie in erheblicher Weise beeinträchtigt.[14][37] Einige Begleiterscheinungen der Tumorkachexie führen zu einem weiteren Voranschreiten dieses Syndroms durch einen selbstverstärkenden Prozess. So ist der Abbau an Muskelproteinen mit einem erhöhten Energieverbrauch verbunden, was wiederum zu einer Progression der Erkrankung führt.[24] Appetitlosigkeit und Übelkeit führen zu einer verminderten Nahrungsaufnahme und verstärken ebenfalls den katabolischen Zustand.[25] Der Proteinabbau ist im Wesentlichen auf die Skelettmuskulatur beschränkt. Die inneren Organe sind dagegen vom Proteinabbau kaum betroffen. Auch hier unterscheidet sich das Bild der Tumorkachexie von dem einer Unterernährung, bei der – nach Aufbrauch der Fettreserven – sowohl skelettale als auch viszerale Proteine abgebaut werden. Die Masse der Leber kann bei kachektischen Patienten durch erhöhte Stoffwechselaktivitäten und die Produktion von Akute-Phase-Proteine sogar deutlich zunehmen.[2][25] DiagnoseEine sicher diagnostizierte Krebserkrankung ist die erste Voraussetzung für die Diagnose einer Tumorkachexie.[25] Die Diagnose der Tumorkachexie selbst ist in den meisten Fällen sehr schwierig. Ein Gewichtsverlust bei einem Krebspatienten muss nicht zwangsläufig eine Kachexie sein. Eine Reihe von psychologischen Faktoren spielen dabei ebenso eine Rolle wie beispielsweise Obstruktionen oder Stenosen im Magen-Darm-Trakt, die eine Folge des Tumorwachstums sein können. Entzündungen der Mundschleimhäute (Stomatitis), Mundtrockenheit oder Pilzinfektionen (Mykosen) des Mundraumes (Mundsoor) sind mögliche Begleiterscheinungen einer Krebserkrankung, die die Nahrungsaufnahme negativ beeinflussen. Auch diagnostische und vor allem therapeutische Maßnahmen, insbesondere Chemo- und Strahlentherapie, können durch Appetitabnahme zu Gewichtsverlusten führen. Selbst wenn diese Einflussgrößen ausgeschlossen werden können, ist eine eindeutige Diagnose oft schwierig.[25][34] Die zurzeit wichtigsten Kriterien für die Diagnosestellung sind die Vorgeschichte (Anamnese) und die körperliche Untersuchung des Patienten. Das Körpergewicht vor Beginn der Krebserkrankung dient dabei als Referenz.[23] Auch anthropometrische Untersuchungen können zur Diagnose der Tumorkachexie herangezogen werden. Dies sind – neben der bereits erwähnten elementaren Bestimmung des Körpergewichtes – beispielsweise die Messung des Umfangs am Oberarm oder die Dicke einer Hautfalte.[25] Mit der bioelektrischen Impedanzanalyse (BIA) kann die fettfreie Masse des Patienten bestimmt werden.[23] Diese Methode ist allerdings in vielen Kliniken nicht verfügbar und als diagnostischer Standard der Tumorkachexie noch nicht etabliert.[25] Einige Laborparameter können unterstützend zur Diagnosestellung herangezogen werden. Die Aussagekraft ist jedoch durch physiologische Veränderungen – bedingt durch die maligne Grunderkrankung und etwaige therapeutische Maßnahmen – oft sehr eingeschränkt. Als die Diagnose stützender Laborparameter kann der Gehalt an Humanalbumin im Serum herangezogen werden, der im Fall einer Tumorkachexie meist erniedrigt ist, aber bei Leber- und Nierenfunktionsstörungen – beispielsweise durch die Krebserkrankung bedingt – verfälscht sein kann.[23] Die Konzentration an C-reaktivem Protein (CRP) im Serum kann als Folge einer bei der Tumorkachexie häufig zu beobachtenden Akute-Phase-Reaktion (APR) erhöht sein.[34] Typische Marker für eine Akute-Phase-Reaktion sind Transferrin, Transthyretin und Caeruloplasmin.[22] Andererseits kann eine Akute-Phase-Reaktion auch ohne Kachexie bei Krebserkrankungen auftreten, so dass diese Marker kein sicheres Maß für die Diagnosestellung „Kachexie“ darstellen.[22][25] Im Blut der Patienten sind häufig erhöhte Werte an Glycerin und Katecholaminen nachweisbar. Der erhöhte Glycerin-Gehalt ist auf den verstärkten Abbau von Körperfetten zurückzuführen.[2] Ein Begleitsymptom der Tumorkachexie ist häufig eine Anämie.[29] Zum Zeitpunkt der Diagnose der Krebserkrankung ist bei etwa 80 Prozent der Patienten mit Tumoren des oberen Magen-Darm-Traktes und bei 60 Prozent der Patienten mit einem Bronchialkarzinom ein bedeutender Gewichtsverlust (über 10 Prozent in sechs Monaten) festzustellen.[15][19] In vielen Fällen ist der von den Patienten festgestellte Gewichtsverlust das erste Symptom der Krebserkrankung, die dann – im Rahmen der ärztlichen Untersuchung – als Ursache des Gewichtsverlustes diagnostiziert wird.[31][38][39] Zum Zeitpunkt der Diagnose „Krebs“ beklagen bereits bis zu 50 Prozent der Krebspatienten eine Anorexie, in Form von Appetitverlust und vorzeitigem Sättigungsgefühl.[2][40] Pathogenese (Entstehungsweise) Eine Tumorkachexie entsteht durch ein komplexes, in den Details noch nicht vollständig aufgeklärtes, Wechselspiel von Stoffwechselprodukten des Tumors und Botenstoffen, die als Folge der Krebserkrankung im Körper des Betroffenen gebildet werden. Diese Verbindungen bewirken einen katabolischen Stoffwechsel, eine erhöhte Mobilisierung von Fetten aus dem Fettgewebe, einen verstärkten Abbau und einen reduzierten Aufbau von Proteinen in der Skelettmuskulatur sowie einen erhöhten Energieverbrauch der Körperzellen (Hypermetabolismus). Bei einer Tumorkachexie liegt ein chronisch entzündlicher Zustand – ähnlich wie bei einer Infektion oder Entzündung oder Gewebeverletzung – vor. Dabei werden verschiedene pro-inflammatorische (entzündungsfördernde) Zytokine, Prostaglandine und vom Tumor selbst produzierte Faktoren überexprimiert. Diese Substanzen greifen unmittelbar in periphere und zentrale Regelkreise der Nahrungsaufnahme und des Stoffwechsels ein und sind darüber hinaus in der Lage, eine Muskelatrophie auszulösen.[41][42] Hinzu kommen weitere Faktoren, wie beispielsweise eine verminderte Nahrungsaufnahme, eine schlechte Verdauung (Maldigestion) beziehungsweise Absorption (Malabsorption), unter anderem als Folge von depressiven Stimmungen des Patienten. Auch Störungen bei der Geschmacksempfindung oder des Hungerzentrums können zur Tumorkachexie beitragen. Wiederkehrende Blutungen, beispielsweise bei ulzerierenden oder polypösen Magen-Darm-Karzinomen, können ebenfalls zu einem erhöhten Verlust an Eiweißen im Körper führen.[43] ZytokineAb einer bestimmten kritischen Größe eines Tumors setzt die Tumornekrose ein. Das heißt, dass im Zentrum des Tumors – infolge einer Unterversorgung mit Blut – Tumorzellen absterben. Bei dem Zerfall dieser Tumorzellen wird unter anderem der Tumornekrosefaktor TNF-α (früher, mit Bezug auf die Kachexie, Kachektin genannt)[44][45] und eine Reihe weiterer Zytokine ausgeschüttet. Diese Substanzen bewirken vor allem in Hepatozyten (Leberzellen) Funktionsstörungen und führen zu einer negativen Stickstoffbilanz. Der Stoffwechsel wird auf Katabolismus umgestellt.[46] Die Zytokine TNF-α, Interleukin-1, Interleukin-6 und Interferon-γ wurden in verschiedenen Experimenten als Mediatoren für den Verlust an Muskelmasse bei einer Tumorkachexie identifiziert. Tatsächlich sind diese Verbindungen prinzipiell in der Lage, eine Kachexie zu bewirken. So lässt sich im Tiermodell experimentell der Zustand einer Kachexie durch die Injektion von TNF-α herstellen. Dabei bewirkt TNF-α sowohl einen Abbau des Körperfetts als auch der Skelettmuskulatur. TNF-α beeinflusst dabei unmittelbar das Ubiquitin-Proteasom-System, den wichtigsten intrazellulären Proteinabbaumechanismus.[47] Die Bildung von reaktiver Sauerstoffspezies (ROS) führt zu einer verstärkten Expression des Transkriptionsfaktors NF-κB. TNF-α senkt die Proteinsynthese durch eine verminderte Phosphorylierung des eukaryotischen Translations-Initiationsfaktors-4E eIF4E, der dadurch verstärkt an EIF4EBP1 (eukaryotischer Translation-Initiation-Faktor-4E-Bindungsprotein-1) binden kann und den aktiven eukaryotischen Initiationsfaktor 4F (eIF4F) reduziert.[48] Lange Zeit nahm man deshalb an, dass die genannten Zytokine – und allen voran TNF-α – die Hauptursache für die Ausbildung einer Tumorkachexie sind.[49][50] Bei Untersuchungen an Patienten mit fortgeschrittenen Krebserkrankungen und Krebserkrankungen im Endstadium wurde allerdings festgestellt, dass bei den Betroffenen keinerlei Korrelation zwischen der Konzentration dieser Zytokine und dem Gewichtsverlust und einer Anorexie besteht.[51] Auch konnte bei Krebspatienten – im Vergleich zu Gesunden – keine höheren Serumkonzentrationen von TNF-α nachgewiesen werden.[52] Bei Patienten mit einer durch AIDS[53] oder einer durch Septikämie[54] hervorgerufenen Kachexie sind dagegen die Plasmaspiegel dieser Zytokine signifikant erhöht. Für Zytokine als ein Auslöser der Tumorkachexie spricht zwar auch die Tatsache, dass Zytokine das Enzym Lipoproteinlipase inhibieren können. Durch die Inhibierung können die Adipozyten aus den Lipoproteinen im Plasma keine Triglyceride (Fette) aufbauen und folglich nicht speichern. Interessanterweise ist aber die Gesamtaktivität der Lipoproteinlipase und auch die Konzentration der entsprechenden mRNA im adipösen Gewebe bei Krebspatienten im Vergleich zu Gesunden unverändert, während die der hormonsensitiven Lipase (HSL) etwa doppelt so hoch ist.[52] Auch führt die Inhibierung der TNF-α-Produktion – als möglicher Therapieansatz – zu keiner Verbesserung des Gesundheitszustandes.[48] Aufgrund dieser Daten geht man derzeit davon aus, dass die TNF-α, Interleukin-1, Interleukin-6 und Interferon-γ zwar prinzipiell in der Lage sind, eine Kachexie – wie beispielsweise bei AIDS oder einer Sepsis – zu bewirken, aber im Fall der Pathogenese einer Tumorkachexie offensichtlich nicht der Hauptfaktor sind.[55][56] Stoffwechselprodukte des Tumors Tumoren produzieren katabolische Botenstoffe. Von den bisher identifizierten Botenstoffen sind der Proteolyse-induzierende Faktor (PIF) und der Lipid-mobilisierende Faktor (LMF) die wichtigsten Faktoren in der Pathogenese der Tumorkachexie.[41][58][59][60] Diese Faktoren bewirken komplexe, noch nicht vollständig aufgeklärte, neurohormonelle und metabolische Veränderungen, die zu einem katabolischen Stoffwechsel und Mangel an Nährstoffen führen können.[61] Lipid-mobilisierender FaktorAus dem Urin von Patienten mit einer Tumorkachexie wurde Mitte der 1990er Jahre erstmals ein Peptid isoliert, das bei Krebspatienten ohne Gewichtsverlust nicht nachweisbar ist und im Tiermodell in der Lage ist, eine Lipolyse hervorzurufen.[59] Das lipid-mobilisierender Faktor genannte Peptid wirkt direkt auf die Adipozyten ein und stimuliert dort die Lipolyse über einen cAMP-abhängigen Prozess, der mechanistisch ähnlich wie bei lipolytischen Hormonen abläuft.[62] LMF ist ein 43 kDa schweres Homolog zum Zink-bindenden Plasmaprotein α-2-Glycoprotein (AZGP1, auch ZAG genannt).[58] Wird LMF Mäusen injiziert, verlieren die so behandelten Tiere Körperfett, ohne dass dadurch die Nahrungsaufnahme der Tiere verändert wird.[63] ZAG wird von den univakuolären Adipozyten des weißen Fettgewebes bei kachektischen Mäusen überexprimiert. Aufgrund der Datenlage geht man derzeit davon aus, dass LMF bei der Tumorkachexie beim Abbau von Körperfett einen wesentlichen Beitrag leistet.[64] Proteolyse-induzierender FaktorMitte der 1990er Jahre wurde bei Mäusen mit einem MAC16-Adenokarzinom ein sulfatiertes Glykoprotein mit 24 kDa molarer Masse isoliert, das zu einer Tumorkachexie führt, indem es einen Katabolismus in der Skelettmuskulatur induziert. Dieses, später Proteolyse-induzierender Faktor (PIF) genannte, Peptid, wurde auch im Urin von Patienten mit einer Tumorkachexie gefunden. Dagegen konnte es nicht bei Krebspatienten ohne Gewichtsverlust oder Patienten mit einem nicht durch Krebs initiierten Gewichtsverlust nachgewiesen werden.[65][66][67] Diese Ergebnisse wurden in einer Reihe weiterer Versuche und Studien bestätigt.[68][69][70] Der Nachweis von PIF ist indikativ für einen Gewichtsverlust bei einer Tumorkachexie. NF-κB mediiert die durch PIF induzierte Proteinsynthese in der Skelettmuskulatur durch eine erhöhte Phosphorylierung von eIF2 an dessen α-Untereinheit.[71] Das Blockieren des PIF-Rezeptors oder der Signalkaskade in der Skelettmuskulatur wird als ein potenzieller Ansatzpunkt für künftige Arzneimittel zur Behandlung der Tumorkachexie gesehen.[48] Im Tierversuch wurde neben dem Abbau der Skelettmuskulatur[72][73] eine verstärkte Produktion von Prostaglandin E2 nachgewiesen.[74] PIF bindet in vitro mit einer sehr hohen Affinität im nanomolaren Bereich an das Sarkolemm von Skelettmuskelzellen bei Maus, Schwein und Mensch und an murine Myoblasten.[75] PIF ist ein potenzieller Marker für die Diagnose einer Tumorkachexie.[76][77] Die Funktion von PIF bei der Tumorkachexie des Menschen wird nicht von allen Arbeitsgruppen gleich stark eingeschätzt und ist Gegenstand kontroverser Diskussionen. Bei einigen Studien wurden Ergebnisse erhalten, die im Widerspruch zu den bisherigen Daten stehen. Auch konnte keine Korrelation zwischen dem Vorhandensein/Nichtvorhandensein von PIF und der Prognose eines Patienten gefunden werden.[78] Appetitlosigkeit
Lange Zeit ging man davon aus, dass Unterernährung und Gewichtsverlust bei vielen Krebspatienten die alleinige Folge einer Appetitlosigkeit (Anorexie) sind.[79] Durch den Tumor verursachte Obstruktionen (Einengungen, Verschlüsse) im Magen-Darm-Trakt, Schmerzen, Nebenwirkungen der Krebstherapie, Übelkeit oder Veränderungen in der gustatorischen Wahrnehmung (Geschmackssinn), können die Appetitlosigkeit hervorrufen. Da die Anorexie auch bei Abwesenheit oder Behandlung dieser Symptome bei Krebspatienten auftreten kann, vermutet man, dass durch den Tumor hervorgerufene Veränderungen die Appetitlosigkeit bewirken.[80] Der Body-Mass-Index (BMI) von Krebspatienten korreliert ebenso wie bei gesunden Vergleichspersonen mit der Konzentration von Leptin. Das heißt, dass bei einem großen BMI-Wert im Serum hohe Leptinkonzentrationen gemessen werden. Leptin ist ein wichtiger, von Adipozyten produzierter, Botenstoff, der das Auftreten des Hungergefühls hemmt. Bestimmte Zytokine können die Produktion an Leptin in Adipozyten beeinflussen. Bei Krebspatienten im fortgeschrittenen Stadium ist die Serumkonzentration des Zytokins Interleukin-6 (IL-6) signifikant erhöht, was bei den Betroffenen zu einer Senkung des Leptinspiegels im Blut führt. Die Überlebensrate bei Patienten mit hohen IL-6 Konzentrationen, und daraus folgenden besonders niedrigen Leptin-Werten, ist signifikant verkürzt.[81][82] Neben der veränderten Leptin-Produktion spielt auch die Aktivität des Enzyms Fettsäure-Synthase (FAS)[83] und des Melanozyten-stimulierenden Hormons (MSH)[84] offensichtlich eine wichtige Rolle bei der Anorexie.[80] Wird die Appetitlosigkeit bei einer Krebserkrankung medikamentös, beispielsweise durch Substanzen, die den Appetit anregen, oder durch künstliche Ernährung (enteral oder parenteral) behandelt, so wird keine Verbesserung des Stoffwechsels hin zum Anabolismus (Aufbau von Körpermasse) und weg vom Katabolismus (Abbau von Körpermasse) erreicht.[80][85][86][87] Messbare Gewichtszunahmen, die durch die Gabe von appetitstimulierenden Substanzen erreicht werden, beschränken sich auf die Zunahme an Fettgewebe und die Einlagerung von Wasser im Interstitium der behandelten kachektischen Patienten. Muskelmasse wird dabei kaum aufgebaut.[57][88] Im Gegensatz zu einer Anorexie, bei der die fettfreie Körpermasse (Magermasse) weitgehend erhalten bleibt, wird bei der Tumorkachexie auch die Skelettmuskulatur abgebaut. Bis zu 80 Prozent des Fettgewebes und der Skelettmuskulatur können dabei verloren gehen. Beispielsweise resultiert bei Patienten mit Lungenkrebs, die 30 Prozent ihrer ursprünglichen Körpermasse durch die Erkrankung eingebüßt haben, der Gewichtsverlust aus einer Reduzierung des Fettgewebes um 85 und der des skelettalen Muskeleiweißes um 75 Prozent.[27] Anorexie ist ein zusätzliches – die Tumorkachexie sehr häufig begleitendes – Symptom, das das Ergebnis eines gestörten Appetit-Signalweges ist und für den massiven Verlust an Muskeleiweiß bei einer Krebserkrankung nicht verantwortlich ist.[19][42] Im angelsächsischen Sprachraum hat sich der Begriff Cancer Anorexia-Cachexia Syndrome (CACS) an Stelle des Begriffes Cancer Cachexie etabliert.[89] Direkte Einflüsse des Tumors Nach dem veralteten Entstehungsmodell der Tumorkachexie ging man davon aus, dass der erhöhte Energiebedarf des Tumors im Wesentlichen für dieses Syndrom verantwortlich ist. Diese These war bis in die 1980er Jahre hinein allgemein anerkannt[90][91][92] und ist heute noch in der Bevölkerung weit verbreitet – aber in dieser Form nicht mehr haltbar. Größere Tumoren können einen erhöhten Nährstoffbedarf bei den betroffenen Patienten verursachen. Dieser erhöhte Nährstoffbedarf ist aber nicht die Ursache der Tumorkachexie. Eine Tumorkachexie kann unabhängig von Größe und Ausdehnung des Tumors und unabhängig von einer Metastasierung auftreten.[12] Das Risiko der Ausbildung einer Tumorkachexie ist deutlich stärker von der Art der Krebserkrankung abhängig, als beispielsweise von der Tumorgröße, dem Tumorort und dem Metastasierungsgrad. Kachexie kann bei bestimmten Tumortypen schon bei 5 cm³ Tumorvolumen beobachtet werden, während bei anderen Karzinomen große Tumoren keine Kachexie auslösen. Dies ist ein Hinweis darauf, dass kachektische Tumoren eine veränderte Genexpression aufweisen, die es den Tumorzellen erlaubt, lipolytische (fettabbauende) und proteolytische (eiweißabbauende) Proteine zu produzieren, die die Kachexie ermöglichen.[57] In einer Reihe von verschiedenen Studien wurde untersucht, ob der Ruheenergieverbrauch (resting energy expenditure, REE) von kachektischen Krebspatienten erhöht ist. Die Daten sind teilweise widersprüchlich beziehungsweise ohne signifikante Ursache-Wirkungs-Beziehung.[93] Teilweise zeigen die Studien einen erhöhten Energiebedarf,[94][95] teilweise das genaue Gegenteil[90] oder einen unveränderten Energiebedarf,[96] so dass derzeit keine gesicherten Erkenntnisse dazu vorhanden sind.[15] Bei größeren Tumoren kann ein zusätzlicher Energiebedarf von bis zu 300 kcal pro Tag auftreten. Tumoren verbrauchen große Mengen an Glucose, die, bedingt durch die anaeroben Bedingungen im Tumor, zu Lactat abgebaut wird. Das Lactat wird in der Leber im sogenannten Cori-Zyklus wieder in Glucose umgewandelt. Dieser Vorgang ist sehr energieintensiv. Bei Gesunden liegt der Anteil der über den Cori-Zyklus umgesetzten Glucose bei etwa 20 Prozent, bei kachektischen Patienten bei etwa 50 Prozent. Dies entspricht dann einem Anteil von 60 Prozent an der gesamten Lactat-Produktion.[97] Dieser zusätzliche Energiebedarf ist zwar nicht die Ursache der Tumorkachexie, aber ein für die Ernährung des Patienten wichtiger Aspekt.[57] Therapie und zukünftige TherapieansätzeDerzeit gibt es keinen von der FDA oder der Europäischen Kommission zugelassenen Arzneistoff für die Therapie der Tumorkachexie.[98] Einige Nahrungsergänzungsmittel, sowie Fertigarzneimittel, die für andere Indikationen zugelassen sind (Off-label use), werden teilweise zur Behandlung eingesetzt. Ihr Einsatz ist rein palliativ. Eine unmittelbare kurative Behandlung der Tumorkachexie ist derzeit nicht bekannt. Eine Heilung ist nur möglich, wenn die der Tumorkachexie zugrunde liegende Krebserkrankung beseitigt wird (mittelbare Behandlung). Dies wäre die wirksamste Therapie der Tumorkachexie.[99] Da die Tumorkachexie häufig erst in einem späten Stadium einer Krebserkrankung auftritt, sind die Chancen auf eine Heilung der Krebserkrankung und damit der Tumorkachexie in der Regel sehr gering. In vielen Fällen ist eine Heilung der Grunderkrankung „Krebs“ durch therapeutische Maßnahmen nicht mehr möglich. Die betroffenen Patienten sind therapieresistent – „austherapiert“. Das wesentliche Therapieziel bei der Tumorkachexie ist es, die Lebensqualität der betroffenen Patienten signifikant zu verbessern. Daneben soll die Gesamtüberlebenszeit erhöht und der Körper für tumortherapeutische Maßnahmen (Operation, Chemotherapie, Strahlentherapie) gestärkt werden. Die derzeit etablierten Maßnahmen zur Behandlung der Tumorkachexie sind in ihrer Wirksamkeit unzureichend, so dass die Behandlungserfolge sehr bescheiden sind. Die Ursachen hierfür liegen zum einen in dem lückenhaften Wissen über die Pathogenese der Tumorkachexie[100] und zum anderen an der Vielzahl von Einflussfaktoren auf die Pathogenese selbst. Bedingt durch den letztgenannten Aspekt wird derzeit davon ausgegangen, dass eine einzelne Therapie alleine – auch zukünftig – nicht der universelle Lösungsansatz sein wird. Vielmehr ergibt sich die Notwendigkeit, mehrere Behandlungsarten miteinander zu kombinieren.[101][102] Einige Onkologen sehen zukünftige Krebstherapien kombiniert mit einer Therapie gegen Anorexie und Tumorkachexie, gleich zu Beginn der Diagnosestellung „Krebs“. Man verspricht sich dadurch synergistische Effekte, die sich zum einen in einer besseren Ansprechrate bei der Tumortherapie und zum anderen in einer deutlich verbesserten Lebensqualität niederschlagen.[2] Erhöhung der Nahrungsaufnahme und AppetitanregerDie naheliegendste therapeutische Maßnahme ist die Erhöhung der Nahrungsaufnahme beim Patienten. Auch wenn die Appetitlosigkeit des Patienten überwunden werden kann und der Nährstoffbedarf mehr als nur gedeckt wird – gegebenenfalls durch künstliche Ernährung mit hohem physiologischem Brennwert – so führen diese Maßnahmen alleine nicht zu einer Zunahme der fett- und wasserfreien Körpermasse. Der katabolische Proteinabbau in der Skelettmuskulatur lässt sich dadurch nicht aufhalten oder gar rückgängig machen.[24][25][103][104] Auch die Gabe von lediglich den Appetit anregenden Substanzen kann daher den katabolischen Abbau nicht verhindern. Ghrelin
 Ghrelin (engl. Growth Hormone Release Inducing) ist ein aus 28 Aminosäuren bestehendes appetitanregendes Peptidhormon. Es wird aus dem Präkursor-Protein Preproghrelin – das aus 117 Aminosäuren besteht – durch posttranslationale Modifikation in der Magenschleimhaut gebildet. Es ist das derzeit einzige identifizierte Hormon, das im menschlichen Körper zirkuliert und den Appetit anregt.[103] Ghrelin stimuliert die Ausschüttung von Neuropeptid Y (NPY), das unter anderem den Hunger und die Motilität des Magen-Darm-Traktes beeinflusst. In präklinischen Versuchen mit Modellorganismen wurden vielversprechende Ergebnisse bei der Behandlung kachektischer Mäuse mit Ghrelin erhalten. Die Anregung des Appetits und eine erhöhte Nahrungsaufnahme konnten nachgewiesen werden;[105][106] ebenso der Aufbau von Muskelmasse.[107][108] Überraschend waren zudem die positiven Auswirkungen gegen Verdauungsstörungen[109] und Erbrechen[110] bei gleichzeitig durchgeführter Chemotherapie.[111] Ghrelin kann subkutan oder intravenös verabreicht werden. Es ist im Allgemeinen gut verträglich. Unerwünschte Nebenwirkungen sind weitgehend unbekannt. Das Tumorwachstum wird durch die Einnahme von Ghrelin nicht stimuliert.[111] Im Tiermodell sowie bei ersten Tests am Menschen wurden jedoch nach wiederholter Gabe Ghrelin-Resistenzen festgestellt,[106] die durch höhere Dosen kompensiert werden konnten. Der Mechanismus der Resistenzbildung ist ähnlich dem einer Insulinresistenz.[112] Die Gefahren eines Diabetes mellitus bei der Einnahme von Ghrelin über längere Zeiträume werden ebenfalls diskutiert.[113] Ghrelin befindet sich noch in der klinischen Erprobung. Der Nachweis der Wirksamkeit beim Menschen mit der Indikation Tumorkachexie (erfolgreiche Phase III) steht noch aus. Erst danach können Arzneimittelzulassung und Markteinführung erfolgen. Megestrol Megestrol ist ein Sexualhormon aus der Gruppe der Progesterone. Die Substanz hat nachweislich eine orexigene (appetitanregende) Wirkung. 1993 wurde Megestrol von der FDA für die Behandlung von Anorexie, Kachexie oder nicht erklärbarem Gewichtsverlust bei AIDS-Patienten zugelassen. Für Krebspatienten mit einer Tumorkachexie liegt keine Zulassung vor. Dieses Arzneimittel ist gut verträglich und weist nur geringe Nebenwirkungen auf. Der Wirkungsmechanismus zur Appetitanregung ist noch unklar. Megestrol erhöht bei Patienten mit Tumorkachexie nachweislich den Appetit. Auch lässt sich eine Gewichtszunahme nachweisen.[114][115] Eine signifikante Steigerung der Lebensqualität konnte bei den bisher durchgeführten Studien allerdings nicht nachgewiesen werden.[36][103] Auch die Überlebenszeit konnte im Vergleich zu Patienten, die ein Placebo erhielten, nicht erhöht werden.[116] Beim Vorliegen einer Anorexie ohne Kachexie ist Megestrol wirksam. Dagegen ist die Gewichtszunahme bei kachektischen Patienten im Wesentlichen auf die Zunahme von Fettgewebe und die Einlagerung von Wasser im Interstitium zurückzuführen. Der gewünschte Effekt der Zunahme an Skelettmuskelmasse bleibt jedoch aus.[88][103][117] Cannabinoide Endocannabinoide haben beim Menschen eine appetitanregende Wirkung. Die gleiche Wirkung ist von pflanzlichen Cannabinoiden, beispielsweise aus Hanf (Cannabis sativa), seit dem Altertum bekannt.[118] Für Δ9-Tetrahydrocannabinol (THC), dem Hauptwirkstoff von Cannabis sativa, und dem teil-synthetisch hergestellten THC Dronabinol ist die appetitanregende Wirkung nachgewiesen.[119][120] Die Substanz ist als Arzneimittel zur Therapie der Anorexie und Kachexie bei AIDS und als Antiemetikum bei Krebserkrankungen in den USA zugelassen.[121] In einer groß angelegten, multizentrischen randomisierten placebokontrollierten Doppelblind-Phase-III-Studie mit 289 Patienten konnte über einen Zeitraum von sechs Wochen allerdings kein Unterschied zwischen dem THC-Arm und dem Placebo-Arm bezüglich Appetit, Übelkeit, Stimmungslage und Lebensqualität festgestellt werden.[122] Andere vergleichende Studien kommen zu ähnlichen Ergebnissen.[103][123] Auch andere Appetitanreger oder Serotonin-Antagonisten zeigten in klinischen Studien, dass sie den progressiven Gewichtsverlust bei einer Tumorkachexie nicht aufhalten können.[124] Inhibierung von Akute-Phase-Proteinen bzw. deren BotenstoffeAkute-Phase-Proteine (APP) werden bei akuten oder chronischen Entzündungsreaktionen vor allem in der Leber produziert und in die Blutbahn abgegeben. Die Produktion der Akute-Phase-Proteine wird dabei im Wesentlichen durch die Botenstoffe Tumornekrosefaktor-α (TNF-α) und Interleukin-6 (IL-6) angeregt. Als Akute-Phase-Proteine werden unter anderem C-reaktives Protein sowie verschiedene Transport- und Komplementproteine produziert. Die APPs wirken unter anderem auf das Zentralnervensystem und beeinflussen dort den Appetit, die Essgewohnheiten und den Metabolismus. Welches APP wie und wo genau wirkt ist noch nicht vollständig bekannt und Gegenstand aktueller Forschungsarbeiten.[125] Speziell bei Tumoren in den Organen Bauchspeicheldrüse, Lunge, Speiseröhre, Nieren ist die Produktion von APPs signifikant erhöht.[24] Ein therapeutischer Ansatz zur Behandlung der Tumorkachexie besteht in der Inhibierung der Akute-Phase-Proteine beziehungsweise der Botenstoffe, die in der Leber die Produktion der APPs anregen. Nichtsteroidale AntirheumatikaVerbindungen mit entzündungshemmender Wirkung, wie die nichtsteroidalen Antirheumatika (NSAR) Ibuprofen oder Indometacin, hemmen die Akute-Phase-Proteine unspezifisch. Sowohl im Tiermodell[126] als auch bei Patienten mit einem Pankreastumor oder kolorektalem Karzinom konnte der Proteinmetabolismus positiv beeinflusst werden. Mit Indometacin wurde die Überlebenszeit signifikant erhöht.[24][25] Außer diesen unspezifischen Ansätzen zur Inhibierung von Akute-Phase-Proteinen wird auch an der spezifischen Hemmung einzelner APPs – beziehungsweise von Botenstoffen, die die Produktion der APPs anregen – geforscht. Ein Beispiel hierfür ist die Inhibierung von Interleukin-6.[127] Die bisherigen Versuche waren jedoch erfolglos.[25] Steroidale EntzündungshemmerAuch steroidale Entzündungshemmer wie das Glucocorticoid Prednisolon zeigen in klinischen Studien positive Resultate.[128] Glucocorticoide werden oft zur Behandlung einer Tumorkachexie verabreicht. Die sonst meist unerwünschte Nebenwirkung Gewichtszunahme bei Glucocorticoiden ist in diesem Anwendungsfall erwünscht. Prednisolon und Dexamethason erhöhen signifikant den Appetit der Patienten und verbessern so deren Lebensqualität. Außerdem werden über die entzündungshemmende Wirkung Zytokine inhibiert.[129] Die Wirkung der Glucocorticoide ist aber nur von kurzer Dauer und der Zustand der Skelettmuskulatur wird durch die Glucocorticoid-Gabe nicht verbessert. Die Gesamtüberlebenszeit wird in einigen Studien gegenüber der Placebo-Gabe signifikant erhöht.[128] Die unerwünschten Nebenwirkungen der Glucocorticoide, wie beispielsweise Übelkeit, Schmerzen, Wasserretention, Schwäche und Insulinresistenz oder gar Osteoporose und Immunsuppression sind allerdings so erheblich, dass der therapeutische Nutzen sehr fragwürdig ist[24] und kontrovers diskutiert wird. In der Behandlung der Tumorkachexie sind die Glucocorticoide nicht etabliert.[25][129] TNF-α-Inhibitoren (Thalidomid) Erfolgversprechender sind die Ansätze zur Inhibierung von TNF-α.[130][131] Thalidomid – wesentlich bekannter unter dem Markennamen Contergan – ist ein selektiver Antagonist von TNF-α[132] und TGF-β.[133] Im Tiermodell[133] als auch bei ersten klinischen Studien wurden positive Ergebnisse erhalten.[134] Beispielsweise führte die Gabe von Thalidomid bei acht von zehn Patienten mit inoperablem Speiseröhrenkrebs zu einer Zunahme der fett- und wasserfreien Körpermasse.[25][104] Auch bei Patienten mit Bauchspeicheldrüsenkrebs konnte der Abbau der Skelettmuskulatur signifikant verzögert werden.[135] Allerdings konnte die Überlebenszeit der mit Thalidomid behandelten Patienten – im Vergleich zur Placebo-Gruppe – nicht erhöht werden, obwohl bei sehr vielen Patienten mit Bauchspeicheldrüsenkrebs die Tumorkachexie die unmittelbare Todesursache ist.[49] Thalidomid und weitere Inhibitoren werden in einer Reihe von kontrollierten klinischen Studien zur Therapie der Tumorkachexie getestet und müssen ihre therapeutische Wirksamkeit noch beweisen. Inhibierung der Proteasom-AktivitätDer Abbau der Proteine der Skelettmuskulatur erfolgt – unabhängig vom auslösenden Botenstoff – über das Ubiquitin-Proteasom-System. Ein therapeutischer Ansatzpunkt ist es daher, die Aktivität des Proteasoms zu reduzieren.[136] Mehrere Proteasominhibitoren befinden sich in der klinischen Erprobung. Der erste in den USA und der EU zugelassene Proteasominhibitor, Bortezomib, ist wirksam gegen das Multiple Myelom. 3-Hydroxy-3-methylbuttersäure 3-Hydroxy-3-methylbuttersäure (HMB), meist als β-Hydroxy-β-methylbuttersäure oder β-Hydroxy-β-methylbutyrat bezeichnet, ist ein Stoffwechselprodukt der essentiellen Aminosäure Leucin. Etwa 5 Prozent des aufgenommenen Leucins wird zu HMB metabolisiert.[137] HMB wird als Nahrungsergänzungsmittel angeboten und zeigt im menschlichen Körper unter anderem anabole,[138] anti-katabole,[139] und lipolytische[140] Effekte. HMB wird daher von vielen Bodybuildern und Kraft- oder Ausdauerathleten eingenommen, um die Muskelmasse beziehungsweise Leistungsfähigkeit legal zu steigern.[137] Bei austrainierten Athleten ist allerdings weder bei der aeroben, als auch bei der anaeroben Leistung, eine Leistungssteigerung durch die Einnahme von HMB messbar.[141][142] Im Tiermodell kachektischer Mäuse konnte gezeigt werden, dass sowohl der Abbau von Protein reduziert, als auch der Aufbau von Muskelmasse stimuliert wird.[143][144] Wird HMB zusammen mit PIF, das das Ubiquitin-Proteasom-System hochreguliert, den Versuchstieren verabreicht, so kann die Wirkung von PIF durch HMB vollständig kompensiert werden.[145][146] HMB wirkt dabei offenbar regulierend auf die Expression von NF-κB ein, das weniger stark von den Zellen produziert wird.[147] Der Mechanismus zum Aufbau von Proteinmasse erfolgt über den mTOR-Rezeptor, dessen Phosphorylierung offensichtlich durch HMB stimuliert wird.[148] Eine Reihe von klinischen Studien mit gesunden Probanden, trainiert und untrainiert, wurden mit HMB durchgeführt. Die Ergebnisse sind teilweise widersprüchlich.[149][150] Es gibt aber schlüssige Anhaltspunkte dafür, dass die Gabe von HMB für die Tumorkachexie eine wirksame zukünftige Therapieform sein könnte.[137] In einer Studie mit kachektischen Patienten wurde eine Zunahme der fettfreien Körpermasse durch die Gabe von HMB in Kombination mit den Aminosäuren Arginin und Glutamin nachgewiesen.[151] In einer randomisierten placebokontrollierten Phase-III-Doppelblindstudie mit 472 Patienten nahm die fettfreie Körpermasse der Patienten, die HMB zusammen mit Arginin und Glutamin erhielten, zu. Allerdings beendeten nur 37 Prozent aller Patienten die Studie, wodurch der primäre und sekundäre Endpunkt nicht erreicht werden konnten und auch deshalb kein Nachweis für die Wirksamkeit von HMB zur Behandlung der Tumorkachexie erbracht werden.[152] Weitere, breit angelegte Studien sind notwendig, um den Nachweis der Wirksamkeit zu erbringen.[137] Bortezomib
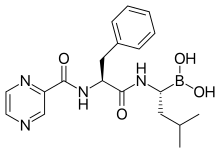 Bortezomib ist ein zur Therapie des Multiplen Myeloms zugelassener Proteasom-Inhibitor. Die Verbindung zeigte in klinischen Studien, die das Ziel hatten den bei der Tumorkachexie stattfindenden proteolytischen Muskelabbau zu verzögern beziehungsweise zu verhindern, keine ausreichende Wirkung.[101][153] Eicosapentaensäure
 Eicosapentaensäure, meist als EPA (engl. Eicosapentaenoic acid) abgekürzt, ist eine mehrfach ungesättigte Fettsäure aus der Klasse der Omega-3-Fettsäuren. Es ist eines der Hauptbestandteile bestimmter Fischöle, speziell von Fettfischen. EPA hat entzündungshemmende Eigenschaften und ist das einzige Nahrungsergänzungsmittel, das über verschiedene Mechanismen in der Lage ist, Einfluss auf das Proteasom zu nehmen. Die Aktivität des Proteasoms, das im Inneren der Körperzellen Proteine in Fragmente zerlegt, wird durch EPA vermindert. Der Abbau von Muskelproteinen sollte – so das Wirkungsmodell – reduziert werden können.[154] In ersten Studien an Patienten mit Bauchspeicheldrüsenkarzinomen konnte der kachektische Gewichtsverlust reduziert werden.[155] Das EPA wurde dabei von den Patienten ohne signifikante Nebenwirkungen gut toleriert.[156] Dieser Erfolg konnte in drei nachfolgenden, groß angelegten und placebokontrollierten randomisierten Doppelblindstudien nicht wiederholt werden.[103][157][158][159][160] Im Tiermodell „Maus“ konnte kein Einfluss von EPA auf die Proteinsynthese festgestellt werden.[161] Andere TherapiekonzepteInsulin
Das Hormon Insulin ist ein potenter Regulator des Proteinumsatzes im Körper.[162] Durch die Gabe von Insulin lässt sich die Aufnahme von Kohlenhydraten bei kachektischen Patienten stimulieren. In einer klinischen Studie nahmen die Patienten mit unterschiedlichen Tumorerkrankungen an Körpergewicht zu, allerdings im Wesentlichen durch einen erhöhten Anteil an Körperfett. Die fettfreie Körpermasse blieb unverändert. Durch die Insulingabe wurde das Tumorwachstum nicht beeinflusst und die Überlebenszeit im Vergleich zur Kontrollgruppe leicht erhöht.[163] HydraziniumsulfatHydraziniumsulfat war einer der ersten Wirkstoffe, der gezielt gegen die Tumorkachexie eingesetzt wurde.[164] Die Verbindung ist ein Inhibitor der Gluconeogenese,[165] das heißt der Bildung von Glucose im Körper aus Nicht-Kohlenhydraten. Hydraziniumsulfat deaktiviert dabei das Enzym Phosphoenolpyruvat-Carboxykinase. In ersten klinischen Studien konnte bei der Behandlung von Krebspatienten in einem späten Krankheitsstadium eine verbesserte Glucosetoleranz, ein verminderter Glucoseumsatz, eine erhöhte Aufnahme an Nährstoffen und eine Stabilisierung oder gar Zunahme des Körpergewichtes festgestellt werden. Die unerwünschten Nebenwirkungen waren dabei gering.[166][167] Die damalige Intention der Gabe von Hydraziniumsulfat war, dass man von der Hypothese ausging, dass eine unkontrollierte Glucogenese in engem Zusammenhang zur Tumorkachexie steht.[168] In späteren Studien wurde festgestellt, dass die Verabreichung von Hydraziniumsulfat zur Therapie der Tumorkachexie wirkungslos ist,[101] wodurch dieser Therapieansatz mittlerweile obsolet ist. GentherapieFollistatin und Myostatin sind zwei körpereigene Proteine, die das Muskelwachstum kontrollieren. Während Follistatin das Muskelwachstum anregt, bewirkt Myostatin das genaue Gegenteil. Beide Verbindungen bilden einen Regelkreis, der das Muskelwachstum bei Säugetieren kontrolliert. Die Gabe oder zelluläre Überexprimierung von Follistatin, beziehungsweise die Inhibierung von Myostatin oder das Abschalten des für Myostatin codierenden Gens, sind potenzielle Therapieansätze der Tumorkachexie. Mit diesen Ansätzen ist es gegebenenfalls möglich, dem Abbau an Muskelmasse durch die Tumorkachexie entgegenzuwirken.[169] Im Tiermodell konnten damit erste Erfolge erzielt werden. Dieser Therapieansatz befindet sich noch in der präklinischen Phase und ist – selbst bei einem Nachweis der Wirksamkeit – noch viele Jahre von einer Zulassung als Arzneimittel entfernt. PrognoseDer Schweregrad einer Tumorkachexie korreliert umgekehrt proportional mit der mittleren Überlebenszeit eines Krebspatienten. Das heißt, je ausgeprägter die Tumorkachexie ist, umso kürzer ist die Überlebenszeit des Betroffenen. Grundsätzlich ist eine Tumorkachexie mit einer schlechten Prognose für den Patienten verbunden.[170] Ein Gewichtsverlust bei einer Krebserkrankung ist ein eigenständiger Prognosefaktor.[85] Eine Tumorkachexie erhöht die Wahrscheinlichkeit für postoperative Komplikationen[171] und hat auch einen negativen Einfluss auf den Erfolg einer Chemotherapie. Patientinnen mit Brustkrebs ohne Tumorkachexie sprechen durchschnittlich 2,5-mal besser auf die Chemotherapie an als Patientinnen mit Tumorkachexie.[31] Selbst ein relativ geringer Verlust an Körpermasse von beispielsweise unter fünf Prozent kann die Prognose erheblich verschlechtern.[2] Die Chance auf eine Heilung besteht nur dann, wenn die der Tumorkachexie zugrundeliegende Krebserkrankung geheilt wird.[172] LiteraturFachbücher
Review-Artikel
Weblinks
Einzelnachweise
|
|||||||||||||||||||||||||||