|
Dermatite atópica
Dermatite atópica é um tipo de inflamação crónica da pele (dermatite). Os sintomas mais comuns são pele pruriginosa, gretada, inflamada e vermelha. É possível que a área afetada segregue um líquido límpido e que com o tempo se torne mais espessa.[2] A doença tem geralmente início durante a infância e há evolução variável ao longo dos anos.[2][3] Em crianças com menos de um ano a doença pode afetar a maior parte do corpo. À medida que envelhecem, as áreas mais frequentemente afetadas são a parte interna dos joelhos e a frente dos cotovelos. Na idade adulta, as áreas mais afetadas são as mãos e os pés.[3] Coçar agrava os sintomas e as pessoas afetadas apresentam um risco acrescido de infeções da pele. Muitas das pessoas com dermatite atópica desenvolvem comorbidades como rinite alérgica ou asma[2] estado denominado de marcha atópica. Embora a causa exata seja desconhecida, acredita-se que envolva fatores genéticos, disfunção do sistema imunitário, exposições ambientais e problemas na permeabilidade da pele.[2][3] Quando um gémeo verdadeiro é afetado, há uma probabilidade de 85% de o outro também vir a ter a doença.[1] A doença é mais comum entre os que moram em cidades e em climas secos. A exposição a determinadas substâncias químicas ou a lavagem frequente das mãos agravam os sintomas. Embora o stresse emocional possa agravar os sintomas, não é uma causa. A doença não é contagiosa.[2] O diagnóstico baseia-se geralmente nos sinais e sintomas. Entre outras doenças que devem ser excluídas estão a dermatite de contacto, psoríase e dermatite seborreica.[3] O tratamento consiste em evitar os fatores que agravam a doença, em tomar banho diariamente com aplicação de um creme hidratante, na aplicação de pomadas de corticosteroides quando ocorrem erupções e em medicamentos que aliviam o prurido.[3] Entre as substâncias que geralmente agravam os sintomas estão a roupa de lã, sabonetes, perfumes, cloro, pó e fumo de tabaco. Em algumas pessoas a fototerapia pode ter alguma utilidade. Nos casos em que outras medidas não são eficazes, podem ser administrados comprimidos de esteroides ou inibidores da calcineurina.[2][5] No caso de se desenvolver uma infeção bacteriana, podem ser necessários antibióticos orais ou tópicos.[3] As alterações na dieta só são necessárias caso se suspeite de alergias alimentares.[2] A dermatite atópica afeta 20% de todas pessoas em determinado momento da vida.[2][4] É mais comum entre as crianças mais novas.[3] A doença afeta igualmente homens e mulheres.[2] Muitas pessoas ultrapassam e aprendem a conviver com a doença.[3] A dermatite atópica é muitas vezes denominada eczema, um termo que também se refere a um grupo alargado de doenças de pele.[2] Outras designações da doença incluem eczema infantil, neurodermatite, eczema alérgico[6] ou eczema endógeno. Sinais e sintomas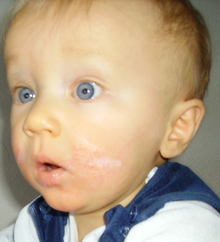 Não há um tipo de lesão cutânea que caracterize os eczemas. Além do rubor, os eczemas podem apresentar vesículas, pápulas, pústulas e descamação da pele. O ressecamento da pele é significativo. As lesões podem encontrar-se em diferentes estágios e com distribuição irregular. Os eczemas podem ser úmidos ou secretantes. As lesões são mais frequentemente encontradas na face e couro cabeludo, no pescoço, face interna dos cotovelos, atrás dos joelhos e nas nádegas. Prurido é significativo e ocorre com frequência. A evolução da dermatite atópica, ou eczema endógeno, não é previsível, podendo ser rápida e curta ou crônica, com frequência inconstante de episódios de acutização. FisiopatologiaExistem duas teorias para explicar a patogênese da dermatite atópica. O ex-modelo predominante descreve a dermatite atópica como resultado de uma função de barreira incompleta proporcionada pela epiderme, devido a características estruturais e funcionais. No segundo e mais tradicional modelo, a dermatite atópica é uma desordem do sistema imune. Nele, sem causa aparente, são formuladas respostas inflamatórias contra fatores ambientais. Dermatite atópica difere de outros tipos de dermatite por não tratar-se de uma alergia,[7] ou seja, não há a necessidade de contato prévio com alguma substância ou material. Do ponto de vista bioquímico, há dois tipos de dermatite atópica. O primeiro associado à expressão de Imunoglobulina tipo E (IgE) e outro não vinculado à expressão de IgE.Têm prognósticos diferentes no tocante ao desenvolvimento de quadros respiratórios. Atualmente considera-se o fator genético como preponderante na Dermatite Atópica. Foi demonstrado que um gene, chamado em inglês de "Filaggrin" (Proteína agregadora de filamentos) é grandemente responsável pela dermatite atópica."Filaggrin" agrega e liga o esqueleto de ceratina da epiderme. Mais da metade das crianças com dermatite atópica de intensidade moderada a grave possuem tal gene.[8][9] Alterações da estrutura da pele e a deficência associada de peptídeos antimicrobiais favorece a colonização por bactérias como Staphylococcus aureus e leveduras, como Malassezia sp. A sensibilidade a leveduras é característica marcante dos pacientes portadores de dermatite atópica. Enterotoxinas produzidas por S. aureus estimulam ativação de células T e macrófagos. As alterações cutâneas da DA são provenientes da expressão de citocinas próinflamatórias e ativação de resposta inflamatória.[10] Embora a dermatite atópica não seja uma alergia, sua incidência é maior em pessoas alérgicas ou provenientes de famílias com história de febre do feno ou asma. Provavelmente devido à disfunção do sistema imunológico preexistente causando um fenômeno de sensibilização cutânea.[11][12] Há, também, evidências de que alergias alimentares podem desencadear episódios de dermatite atópica.[13] Dermatite atópica surge mais comumente na infância e varia de gravidade até a idade adulta, quando costuma apresentar maior estabilidade. Há indicações de que os estados emocionais alterados, como tristeza, ansiedade ou angústia, pioram a doença.[14] TratamentoO tratamento pode ser através de medicamentos tópicos ou administrados por via oral ou parenteral. Usa-se o tratamento tópico para criar proteção contra a desidratação da pele. Cremes e pomadas emolientes podem ser usados com frequência, sendo as últimas mais indicadas nos casos mais graves.Além do importante fator hidratante, pode-se aplicar medicamentos por via tópica, o que geralmente se faz nos casos mais leves, principalmente com uso de corticosteróides.[15]
O controle do prurido se faz com anti-histamínicos. Há algumas poucas evidências de que o controle ambiental possa melhorar o quadro de dermatite atópica. Entre estes, a umidificação do ambiente (através de um pano úmido ou umidificador de ar) é o que demonstra ser mais eficaz.[16] Em casos de intensidade moderada a grave, serão utilizados medicamentos administrados por via oral, notadamente corticosteróides, e mais recentemente, imunomoduladores, como "Tacrolimus" e "Pimecrolimus" (Elidel) têm sido prescritos.[17][18][19] Em casos muito graves, o uso de imunossupressores, como ciclosporina, azatioprina ou metotrexate pode ser exigido.[20] O seguimento psicoterápico e técnicas auxiliares de controle da ansiedade podem ajudar.[21] Referências
|
||||||||||||||||||||||||||||||||||||||||||||||

