维基百科 中的醫學内容
仅供参考 ,並
不能 視作專業意見。如需獲取醫療幫助或意見,请咨询专业人士。詳見
醫學聲明 。
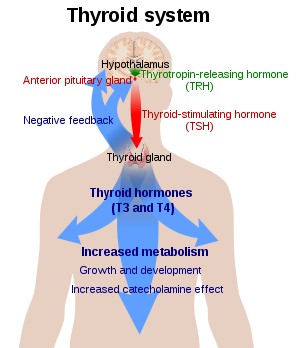
甲状腺激素 (英語:thyroid hormones )是由甲状腺 滤泡上皮细胞 合成的酪氨酸 碘化物 ,共有三种:主要是四碘甲腺原氨酸 甲状腺素 ,缩写为T4 )和三碘甲腺原氨酸 T3 ),还有少量逆-三碘甲腺原氨酸 (缩写为rT3 )。注意:甲状腺分泌的激素除了甲状腺激素外,还有降钙素 ;但由于降钙素是甲状腺滤泡旁细胞 产生的,所以,并不属于甲状腺激素的范畴[ 1] 下丘脑-垂体-甲状腺轴 进行的。
T4 和T3 均有生理活性,区别在于作用时间和强度:T4 活性低、起效较慢,但持续时间长;T3 活性高、起效快,但持续时间短[ 2] 3 ;绝大多数T4 需转化为T3 之后才能发挥生理效应,从这个意义上讲,T4 更像是一种前激素[ 3]
rT3 没有明显的生理活性,因此,在多数语境下,“甲状腺激素”只是指T4 和T3 。
到目前为止,甲状腺激素是唯一一类含碘 的生理物质[ 4]
三碘甲狀腺素 (T3 )及四碘甲狀腺素 (T4 )在體內的運作系統[ 5] 甲狀腺素在單一甲狀腺濾泡 中的合成:[ 6] 甲狀腺球蛋白 在粗糙內質網 中合成,並經由胞吐作用 進入到甲狀腺濾泡 腔的膠質中。 鈉-碘幫浦 經由主動運輸 將碘離子(I- )由血液唧入細胞 碘離子通道 經由促進性擴散 進入濾泡腔[ 7] - )在膠質中被甲狀腺過氧化酶 (thyroid peroxidase)氧化為碘元素(I0 ) 0 )碘化 了球蛋白的酪胺醯基 (約120個). 胞吐作用 進入到了濾泡腔 蛋白酶 將複合體進行切割,釋出T4 和T3
从甲状腺激素的结构可以看出,甲状腺激素合成的主要框架是酪氨酸的碘化。
主要以碘离子 (I- )的形式在小肠处被肠黏膜上皮吸收,转运机制与氯离子(Cl- )相似。世界卫生组织 推荐的每日摄入量(膳食營養素參考攝取量 ,Dietary Reference Intake )是:儿童90~120μg ,成人150μg(孕妇200μg)[ 8] [ 9]
进入循环的I- 分布在细胞外液,仅有1/5被甲状腺吸收利用,其余的主要经尿液排出(少数由汗腺排出)。由于尿碘值约为摄入量的70%~80%,所以,尿碘是监测碘营养的公认指标[ 10]
I- 依靠甲状腺滤泡上皮细胞基底部的钠-碘共同转运体(又名碘泵 )以继发性主动转运 的形式进入上皮细胞,再顺着电-化学梯度 进入腺泡腔[ 11] - 浓度是血液的20~250倍,含碘总量在800μg左右,占全身含碘总量的90%。高锝酸 盐(TcO4 - )、高氯酸 盐(ClO4 - )、硫氰酸 盐(SCN- )可与I- 竞争碘泵的结合位置。
碘 為構成甲状腺素的主要成分,當缺乏時會造成甲状腺 合成减少,引起甲状腺組織肿胀,即「缺碘性甲狀腺腫」,俗称「大脖子病」。甲狀腺素有促进细胞代谢 ,增加氧消耗 ,刺激组织 生长、成熟和分化 的功能,並且有助於腸道中葡萄糖的吸收。血液循環中的甲状腺素大多為半生期較長的T4 。T3 和T4 在血液中的比例大約為1比20,而T4 在細胞 中會被脫碘酶 (deiodinase)轉為活性較強的T3 ,並更進一步脫羧 及脫碘 形成3-碘類甲腺質(T1 a )及類甲腺質 (T0 a )。三種脫碘酶 皆為含硒 元素的酵素,因此硒元素的攝取在T3 的製造上十分重要。
TSH 调节。
主要来源于甲状腺球蛋白 (英語:thyroglobulin,Tg ),它是一种大小约660kd的糖蛋白,分子内约有一百个酪氨酸残基。正常情况下只有10%左右的残基能够被碘化。甲状腺球蛋白在滤泡上皮细胞的粗面内质网中合成,以胞吐作用 释放。
这一过程主要由分布在滤泡上皮细胞的游离面的甲状腺过氧化物酶 (英語:thyroid peroxidase,TPO )催化。I- 在TPO催化下被过氧化氢 氧化为新生态碘I或I3 - (也可能是次碘酸根IO- )。甲状腺球蛋白即将或刚刚释放时,又在TPO催化下与活性碘发生反应,最终生成一碘酪氨酸 (英語:monoiodotyrosine,MIT )残基和二碘酪氨酸 (英語:diiodotyrosine,DIT )残基。
TSH可调节过氧化氢的生成和甲状腺过氧化物酶的活性。
在TPO的催化下,碘化酪氨酸残基之间可以相互缩合 :
DIT(残基) + DIT(残基) → T4 (残基)(正常情况下的主要反应)
MIT(残基) + DIT(残基) → T3 (残基)(缺碘情况下的主要反应)
DIT(残基) + MIT(残基) → rT3 (残基)(無生理活性) 正常情况下,只有少数处于特定位置的碘化酪氨酸残基能够发生缩合反应[ 12] 4 残基,0.2个T3 残基。
由于TPO广泛参与了碘离子的活化、酪氨酸残基的碘化和缩合,因此,是调节甲状腺功能的分子机制之一。它的活性受TSH调节,也是硫脲类和咪唑类抗甲状腺药物的作用靶点。
甲状腺球蛋白以胶质的形式大量储存在腺泡腔内。这种细胞外的储存形式比较特殊,其生理意义在于保证甲状腺激素在相当长(2~3个月)的时间内稳定供应。同样道理,甲状腺功能亢进症 患者需要服用较长时间的抗甲状腺药物 后才能控制病情。
正常情况下,每日有25mg的甲状腺球蛋白被摄取,水解出甲状腺激素释放入循环(见下文);另有100μg直接“泄露”到循环中。
滤泡上皮细胞以胞吞作用 摄取胶质。胞吞作用形成的胶质小滴随后与溶酶体 融合,在多种蛋白酶 的催化下,胶质小滴里的甲状腺球蛋白水解出MIT、DIT、T4 、T3 和rT3 。小部分T4 还可以转化为T3 。
T4 、T3 、rT3 释放入循环。由于主要的缩合产物是T4 ,因此甲状腺分泌的甲状腺激素以T4 为主(>90%)。
MIT和DIT则在滤泡上皮细胞微粒体 脱碘酶 的作用下脱碘,碘在细胞内重新利用。如果脱碘酶存在缺陷,患者极容易出现碘缺乏症 。
TSH可加速甲状腺球蛋白的吸收及水解过程。锂盐、碘离子、秋水仙碱 、细胞松弛素B 可以抑制甲状腺球蛋白的吸收。碘离子还可以抑制甲状腺球蛋白的水解。所以,短期内大量给予碘离子可导致甲状腺抑制,此现象称为Wolff-Chaikoff效应
循环中的甲状腺激素几乎全部与血浆蛋白结合,主要的结合蛋白包括甲状腺素结合球蛋白 (英語:thyroxine-binding globulin,TBG )、甲状腺素结合前白蛋白 (英語:thyroxine-binding prealbumin,TBPA )、白蛋白 和脂蛋白 [ 3] [ 13]
T4 :约75%结合于甲状腺素结合球蛋白,10%结合于甲状腺素结合前白蛋白,12%结合于白蛋白,3%结合于脂蛋白。约0.02%(相当于25pmol/L)为游离状态。
T3 :约80%结合于甲状腺素结合球蛋白,5%结合于甲状腺素结合前白蛋白,15%结合于白蛋白和脂蛋白。约0.5%(相当于6pmol/L)为游离状态。 由于绝大多数的甲状腺激素处于结合状态,所以,甲状腺素结合球蛋白和甲状腺素结合前白蛋白的浓度可显著影响总T4 和总T3 的水平;但几乎不会影响游离4 和游离T3 的水平,也不会影响T4 和T3 的代谢速率。
甲状腺激素进入靶细胞后,大部分仍与细胞蛋白结合,形成细胞内储存库。
只有游离的甲状腺激素才具有生理活性。绝大多数甲状腺激素以无活性的结合态存在,其生理意义在于:
形成甲状腺激素储备库,缓冲甲状腺分泌功能的变化。
防止甲状腺激素(属于小分子)被肾小球 滤过。
此为主要途径,依靠脱碘酶 。脱碘酶是一种含硒 的蛋白质,广泛分布于全身多种组织,主要的亚型有:
甲状腺激素脱碘过程示意图 Ⅰ型T4 -5'-脱碘酶:主要存在于肝、肾、甲状腺,其与T4 的Km值较高,对丙硫氧嘧啶敏感,底物优先顺序是rT3 >T4 >T3 。
Ⅱ型T4 -5'-脱碘酶:主要存在于肌肉、脑、皮肤、胎盘,其与T4 的Km值较低,对丙硫氧嘧啶不敏感,底物优先顺序是T4 >rT3 。正常情况下,约65%的甲状腺外T3 形成依靠Ⅱ型T4 -5'-脱碘酶;对甲状腺功能减退症 患者,此比例更高,而甲状腺功能亢进症 患者则相反[ 14] 脱碘作用的临床意义:
当机体需要更多甲状腺激素刺激时,5'-脱碘酶催化T4 转化为生理活性更强的T3 (这也是正常情况下T3 的主要来源)。
当身体不需要太多甲状腺激素时,5-脱碘酶的活性相对占优,催化T4 转化为无生理活性的rT3 。
丙硫氧嘧啶 、普萘洛尔 、糖皮质激素 、胺碘酮 可以抑制T4 脱碘为T3 。T3 和rT3 可继续在脱碘酶的催化下变为二碘、一碘或不含碘的甲腺原氨酸 。
在硒、碘同时缺乏的时候,应该先补碘后补硒,否则,补硒后恢复活性的脱碘酶可加速甲状腺激素的灭活,加重甲状腺功能减退。
约15%的T4 和15%的T3 在肝细胞中与葡醛酸 或硫酸 结合,经胆汁外排。
约5%的T4 和5%的T3 在肝脏和肾脏中发生脱氨基 和脱羧基 作用,分别形成四碘甲腺醋酸 和三碘甲腺醋酸 ,经尿外排。
3 核受体甲状腺激素的生理作用,几乎全部都是T3 核受体介导的[ 3]
亲和力:对T3 的亲和力远高于T4 。体内大部分T3 核受体是与T3 结合的,因此,T4 更像是一种前激素。
结构和组织分布的多样性决定了T3 核受体可介导多种生理效应。
广泛作用于各种细胞;可激活多种转录因子 ,从而激活多种基因的表达。此外,其生理作用还与机体所处的发育阶段、细胞所处的分化阶段有关。大致而言,可使全身各系统的生理功能增强。
甲狀腺素在正常發育及細胞分化 上扮演了重要的角色,它控制了蛋白質 、脂肪 以及碳水化合物 的代謝 ,並且刺激維生素 的代謝。數種生理上及病理上刺激影響了甲狀腺素的合成。此外,甲狀腺素還控制人類的恆溫機制。在體溫驟降的狀況下,甲狀腺素也影響了哺乳賴 的冬眠 以及鳥類 的換羽 。
甲狀腺激素维持哺乳动物 的生长发育,尤其是中枢神经系统 和骨骼 。假如幼年期罹患甲状腺功能减退症,则可导致永久性智障和矮小,称呆小病
促进消化液分泌
促进胃肠道蠕动。因此,甲状腺功能亢进症患者常有大便次数增多,甚至腹泻;而甲状腺功能减退症患者则经常便秘。
由于来源于动物的甲状腺片的甲状腺激素含量不稳定,且人工合成的甲状腺激素已能量产,目前广泛使用的是T4 或T3 的人工合成品。
由于T4 的生理效应比较缓和,主要用于甲状腺激素的长期替代治疗[ 10]
由于T3 活性高、起效快,主要用于重症甲状腺功能减退症(黏液性水肿昏迷 )的抢救[ 10]
由于游离态的甲状腺激素才具有生理活性,因此,理论上测定游离T4 和游离T3 效果更好。然而,目前临床开展的测定方法,均不是直接测定游离激素,使得检测结果稳定性和重复性有待进一步改善[ 8]
由于绝大部分的甲状腺激素结合在血浆蛋白,因此总T4 和总T3 不仅与甲状腺激素水平有关,也与结合蛋白有关。如果患者不存在影响结合蛋白的因素,那么总T4 和总T3 的测定精度、稳定性和重复性优于游离T4 和游离T3 [ 10]
影响甲状腺素结合球蛋白浓度或结合力的因素:
甲狀腺素分泌過多或過少都會導致疾病:
甲狀腺機能亢進 (Hyperthyroidism):(如凸眼性甲狀腺腫 ,或稱格雷夫斯症Graves Disease),甲狀腺素釋放過多所造成,大約2%的女性及0.2%的男性罹患此病。甲狀腺毒症 (Thyrotoxicosis)甲狀腺毒症通常會被甲狀腺機能亢進這個名詞替換,但是彼此之間還是有些許的差異性存在,雖然甲狀腺毒症也與甲狀腺素分泌過多有關,主要原因是攝取過多甲狀腺素的藥片或者是甲狀腺分泌過量,而甲狀腺機能亢進則單指甲狀腺分泌過量而已。
^ 姚泰 ; 罗自强. 生理学. 北京: 人民卫生出版社. 2001. ISBN 7-117-04070-X ^ Arthur C. Guyton ; John E. Hall. Textbook of medical physiology . Pennsylvania: Elsevier. 2006. ISBN 0-8089-2317-X ^ 3.0 3.1 3.2 Braverman LE; Utiger RD. The Thyroid: Fundamental and Clinical Text . Philadelphia: Lippincott Williams and Wilkins. 2005. ISBN 978-0781750479 ^ Laurence L. Brunton ; John S. Lazo; Keith Parker. Goodman & Gilman's The Pharmacological Basis of Therapeutics. US: McGraw-Hill Professional. 2005. ISBN 978-0071422802 ^ References used in image are found in image article in Commons:Commons:File:Thyroid_systbcvhxcxcfffgem.png#References .
^ Chapter 48, "SYNTHESIS OF THYROID HORMONES" in: Walter F., PhD. Boron. Medical Physiology: A Cellular And Molecular Approach. Elsevier/Saunders. 2003: 1300. ISBN 1-4160-2328-3
^ How Iodide Reaches its Site of Utilisation in the Thyroid Gland – Involvement of Solute Carrier 26A4 (Pendrin) and Solute Carrier 5A8 (Apical Iodide Transporter) (页面存档备份 ,存于互联网档案馆 ) - a report by Bernard A Rousset. Touch Brieflings 2007^ 8.0 8.1 陈灏珠 ; 林果为. 实用内科学. 北京: 人民卫生出版社. 2009. ISBN 978-7-117-11864-4 ^ Food and Nutrition Board, Institute of Medicine, National Academies. Dietary Reference Intakes (DRIs): Elements (pdf) . [2012-12-22 ] (英语) . [永久失效連結 ^ 10.0 10.1 10.2 10.3 陆再英 ; 钟南山. 内科学. 北京: 人民卫生出版社. 2008. ISBN 978-7-117-09652-2 ^ Spitzweg C, Heufelder AE, Morris JC. Thyroid iodine transport. Thyroid. April 2000, 10 (4): 321. PMID 10807060 (英语) . ^ Van Herle AJ, Vassart G, Dumont JE. Control of thyroglobulin synthesis and secretion . N Engl J Med. August 1979, 301 (5): 239 [2012-12-22 ] . PMID 221813 存档 于2021-09-19) (英语) . ^ Bartalena L. Recent achievements in studies on thyroid hormone-binding proteins. Endocr Rev. Feb 1990, 11 (1): 47. PMID 2108013 (英语) . ^ Maia AL, Kim BW, Huang SA. Type 2 iodothyronine deiodinase is the major source of plasma T3 in euthyroid humans (pdf) . J Clin Invest. September 2005, 115 (9): 2524 [2012-12-22 ] . PMID 16127464 (英语) .