เดกซาเมทาโซน ข้อมูลทางคลินิก ชื่อทางการค้า Decadron, Ozurdex, Dexycu, อื่น ๆ AHFS /Drugs.com โมโนกราฟ MedlinePlus a682792 ข้อมูลทะเบียนยา
ระดับความเสี่ยงต่อทารกในครรภ์
AU :[ 1] ช่องทางการรับยา ทางปาก , ฉีดเข้าหลอดเลือดดำ , ฉีดเข้ากล้ามเนื้อ , ฉีดเข้าชั้นใต้ผิวหนัง , ฉีดเข้าโพรงกระดูก , intravitreal , หยดเข้าตา รหัส ATC กฏหมาย สถานะตามกฏหมาย
ข้อมูลเภสัชจลนศาสตร์ ชีวประสิทธิผล 80–90% การจับกับโปรตีน 77% การเปลี่ยนแปลงยา ตับ ครึ่งชีวิตทางชีวภาพ ครึ่งชีวิตทางชีวภาพ: 36 ถึง 54 ชั่วโมง; ครึ่งชีวิตทางพลาสมา: 4 ถึง 5 ชั่วโมง[ 7] [ 8] การขับออก ปัสสาวะ (65%)ตัวบ่งชี้
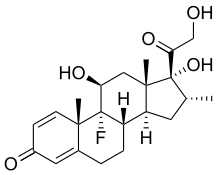
(8S ,9R ,10S ,11S ,13S ,14S ,16R ,17R )-9-Fluoro-11,17-dihydroxy-17-(2-hydroxyacetyl)-10,13,16-trimethyl-6,7,8,9,10,11,12,13,14,15,16,17-dodecahydro-3H -cyclopenta[a ]phenanthren-3-one เลขทะเบียน CAS PubChem CID IUPHAR/BPS DrugBank ChemSpider UNII KEGG ChEBI ChEMBL PDB ligand ECHA InfoCard 100.000.004 ข้อมูลทางกายภาพและเคมี สูตร C 22 H 29 F O 5 มวลต่อโมล −1 แบบจำลอง 3D (JSmol ) จุดหลอมเหลว 262 องศาเซลเซียส (504 องศาฟาเรนไฮต์)
O=C(CO)[C@]3(O)[C@]2(C[C@H](O)[C@]4(F)[C@@]1(C(=CC(=O)C=C1)CC[C@H]4[C@@H]2C[C@H]3C)C)C
InChI=1S/C22H29FO5/c1-12-8-16-15-5-4-13-9-14(25)6-7-19(13,2)21(15,23)17(26)10-20(16,3)22(12,28)18(27)11-24/h6-7,9,12,15-17,24,26,28H,4-5,8,10-11H2,1-3H3/t12-,15+,16+,17+,19+,20+,21+,22+/m1/s1
Y Key:UREBDLICKHMUKA-CXSFZGCWSA-N
Y 7 Y (what is this?) (verify) สารานุกรมเภสัชกรรม
เดกซาเมทาโซน (Dexamethasone) เป็นยาคอร์ติโคสเตอรอยด์ชนิดหนึ่ง[ 9] กดภูมิคุ้มกัน ใช้ในการรักษาอาการป่วยต่าง ๆ รวมทั้งปัญหาโรครูมาติก , โรคผิวหนัง, ภูมิแพ้ , โรคหืด , โรคปอดอุดกั้นเรื้อรัง , กล่องเสียงอักเสบอุดกั้น , สมองบวม อาการปวดตาภายหลังการผ่าตัดตา และใช้ควบคู่กับยาปฏิชีวนะ ในผู้ป่วยวัณโรค [ 9] ต่อมหมวกไตทำงานไม่เพียงพอ จะใช้ควบคู่กับยาสเตอรอยด์ที่มีผลต่อฮอร์โมนมินเนอราโลคอร์ติคอยด์ (mineralocorticoid) มากกว่า อย่างฟลูโดรคอร์ติโซน (Fludrocortisone)[ 9] การคลอดก่อนกำหนด อาจใช้เพื่อปรับปรุงภาวะในทารก[ 9] [ 9] [ 9]
การใช้เดกซาเมทาโซนในระยะยาวอาจส่งผลให้เกิดโรคต่างๆ ได้แก่ เชื้อราในปาก, โรคกระดูกพรุน , ต้อกระจก , ฟกช้ำง่าย หรือกล้ามเนื้ออ่อนแรง[ 9] [ 1] [ 9]
เดกซาเมทาโซนถูกคิดค้นขึ้นใน พ.ศ. 2500[ 10] ฟิลิป โชวอลเตอร์ เฮนช์ และได้รับการอนุมัติให้ใช้ในการแพทย์ใน พ.ศ. 2504[ 11] [ 12] ยาหลักขององค์การอนามัยโลก [ 13] บัญชียาหลักแห่งชาติ ของไทย เป็นหนึ่งในยาที่มีประสิทธิผลและปลอดภัย เดกซาเมทาโซนมีราคาไม่สูง ในสหรัฐยาสำหรับหนึ่งเดือนปรกติมีราคาน้อยกว่า 25 เหรียญสหรัฐ[ 9] อินเดีย สำหรับการรักษาผู้ใช้แรงงานที่คลอดก่อนกำหนดมีค่าใช้จ่ายประมาณ 0.50 ดอลลาร์สหรัฐ[ 14] [ 14]
ขวดยาฉีดเดกซาเมทาโซนฟอสเฟต
เดกซาเมทาโซน ใช้รักษาอาการอักเสบและแพ้ภูมิตัวเองหลายอย่าง เช่นโรคข้ออักเสบรูมาตอยด์ และหลอดลมหดเกร็ง[ 15] เกล็ดเลือดต่ำ โดยไม่มีสาเหตุ (Idiopathic thrombocytopenic purpura) ซึ่งจำนวนเกล็ดเลือดลดลงเนื่องจากปัญหาภูมิคุ้มกัน ขนาดยาที่ให้คือ 40 มิลลิกรัมต่อวัน เป็นเวลาสี่วัน ยาอาจจะออกฤทธิ์ในวัฏจักร 14 วัน ไม่มีความชัดเจนว่าเดกซาเมทาโซน ดีกว่ากลูโคคอร์ติคอยด์อื่น ๆ หรือไม่ สำหรับภาวะของโรคนี้[ 16]
มีการให้ยาในปริมาณน้อย[ 17] ฟันกรามซี่สุดท้าย ซึ่งการผ่าตัดมักจะทำให้ผู้ป่วยมีอาการบวมบริเวณแก้ม
โดยทั่วไปแล้วเดกซาเมทาโซน จะใช้ในการรักษาอาการอักเสบของกล่องเสียง และหลอดลม ในเด็กที่เกี่ยวข้องกับการติดเชื้อ เนื่องจากการฉีดเพียงครั้งเดียวสามารถลดอาการบวมของทางเดินหายใจ เพื่อแก้ไขและลดอาการหายใจไม่สะดวก[ 18]
เดกซาเมทาโซนถูกฉีดเข้าไปในส้นเท้าเพี่อรักษาโรครองช้ำ (plantar fasciitis) บางครั้งใช้ร่วมกับ triamcinolone acetonide
ยาใช้ประโยชน์ในการรับมือกับอาการแพ้ที่เกิดภาวะแอนาฟิแล็กซิส โดยให้ยาในปริมาณสูง
ยามีในรูปแบบยาหยอดตาซึ่งใช้โดยเฉพาะหลังจากการผ่าตัดตา - และในแบบสเปรย์พ่นจมูกและยาหยอดหู (สามารถใช้ร่วมกับยาปฏิชีวนะและยาต้านเชื้อรา) การฝังยาเดกซาเมทาโซน (ในรูปของแข็ง) เข้าในน้ำวุ้นตา (Dexamethasone intravitreal steroid implants) ได้รับการอนุมัติจากองค์การอาหารและยาสหรัฐ ในการรักษาพยาธิสภาพของตาเช่น อาการจุดภาพชัดบวมจากเบาหวานเข้าจอตา (diabetic macular edema), โรคหลอดเลือดดำจอประสาทตาอุดตัน (central retinal vein occlusion) และภาวะม่านตาอักเสบ (uveitis)[ 19] [ 20]
เดกซาเมทาโซน ใช้ในการใส่สายเครื่องกระตุ้นการเต้นของหัวใจผ่านทางหลอดเลือดดำ นำไปสู่การลดการตอบสนองการอักเสบของกล้ามเนื้อหัวใจ สเตอรอยด์จะถูกปล่อยเข้าสู่กล้ามเนื้อหัวใจทันทีที่สกรูบริเวณปลายสายยื่นออกมา และสามารถมีบทบาทสำคัญในการลดการกระตุ้นหัวใจอย่างฉับพลันเนื่องจากการตอบสนองต่อการอักเสบลดลง ปริมาณทั่วไปที่ใช้สำหรับนำยาไปในปลายสายคือน้อยกว่า 1.0 มิลลิกรัม
อาจมีการให้ยาเดกซาเมทาโซนก่อนยาปฏิชีวนะ ในกรณีของเยื่อหุ้มสมองอักเสบ จากเชื้อแบคทีเรีย ยาทำหน้าที่เพื่อลดการตอบสนองการอักเสบของร่างกายต่อแบคทีเรียที่ถูกฆ่าโดยยาปฏิชีวนะ (การตายของแบคทีเรียปล่อยสารตั้งต้นชักนำการอักเสบซึ่งนำไปสู่การตอบสนองที่เป็นอันตราย) จึงลดการสูญเสียการได้ยินและความเสียหายทางระบบประสาท[ 21]
เดกซาเมทาโซนฟอสเฟตสำหรับฉีด
ผู้ป่วยโรคมะเร็ง ที่ได้รับเคมีบำบัด มักได้รับยาเดกซาเมทาโซน ในการต่อต้านผลข้างเคียงจากการรักษาด้วยยาต้านมะเร็ง เดกซาเมทาโซนสามารถเพิ่มฤทธิ์ต้านอาการคลื่นไส้และอาเจียนจากสารต้านตัวรับเซโรโทนิน 5 เอชที 3 (5-HT3 ) เช่น ยาออนดานเซตรอน (Ondansetron)[ 22] โพรสตาแกลนดิน , ฤทธิ์ต้านการอักเสบ, ฤทธิ์กดภูมิคุ้มกัน, การลดการหลั่งโอปิออยด์ ในร่างกาย หรือการรวมกันของสาเหตุดังกล่าว[ 23]
โรคมะเร็งสมอง (ในชนิดปฐมภูมิ หรือในชนิดแพร่กระจาย) เดกซาเมทาโซนถูกใช้เพื่อต่อต้านพัฒนาการของอาการบวมน้ำ ซึ่งในที่สุดสามารถบีบอัดโครงสร้างสมองอื่น ๆ และยายังถูกใช้ในกรณีไขสันหลังถูกกดจากเนื้องอก
เดกซาเมทาโซน ยังใช้เป็นยาเคมีบำบัดโดยตรงในมะเร็งโลหิตวิทยา บางชนิดโดยเฉพาะอย่างยิ่งในการรักษามะเร็งเม็ดเลือดขาวชนิดมัยอิโลมา ซึ่งจะใช้ยาเดกซาเมทาโซนเพียงอย่างเดียว หรือใช้ร่วมกับยาเคมีบำบัดอื่น ๆ รวมถึงที่มีการใช้เป็นส่วนใหญ่มักจะใช้ร่วมกับ ทาลิโดไมด์ (thalidomide; Thal-dex), เลนาลิโดไมด์ (lenalidomide), บอร์ทิโซมิบ (bortezomib; Velcade, Vel-dex)[ 24]
เดกซาเมทาโซนใช้ในการรักษาความผิดปกติที่หายากมากของการดื้อต่อ กลูโคคอร์ติคอยด์ (glucocorticoid)[ 25] [ 26]
ในต่อมหมวกไต และโรคแอดดิสัน มีการสั่งจ่ายยาเดกซาเมทาโซน เมื่อผู้ป่วยมีการตอบสนองที่ไม่ดีกับยากลุ่มเพรดนิโซน (Prednisone) หรือยา เมทิลเพรดนิโซโลน (Methylprednisolone)
สามารถใช้ในภาวะต่อมหมวกไตผลิตฮอร์โมนมากผิดปรกติแต่กำเนิด (congenital adrenal hyperplasia) ในผู้ป่วยที่เป็นวัยรุ่นตอนปลายและวัยผู้ใหญ่ เพื่อลดการสร้างฮอร์โมนอะดริโนคอร์ติโคโทปิก (ACTH) โดยทั่วไปแล้วจะให้ยาก่อนนอนในเวลากลางคืน[ 27]
อาจให้ยาเดกซาเมทาโซน กับหญิงที่เสี่ยงต่อการคลอดก่อนกำหนด เพื่อสนับสนุนการเจริญของปอดของทารกในครรภ์ การใช้ยานี้ซึ่งให้จนถึงหนึ่งสัปดาห์ก่อนคลอด พบว่าสัมพันธ์กับภาวะที่มีน้ำหนักแรกคลอดต่ำ ถึงแม้ว่าจะไม่เพิ่มอัตราการเสียชีวิตของทารกแรกเกิด[ 28]
นอกจากนี้ยังใช้เดกซาเมทาโซนนอกข้อบ่งใช้ (off-label) ในการรักษาระหว่างการตั้งครรภ์ สำหรับอาการต่อมหมวกไตผลิตฮอร์โมนมากผิดปรกติแต่กำเนิด (congenital adrenal hyperplasia; CAH) ในทารกเพศหญิง ภาวะ CAH ทำให้เกิดความหลากหลายของความผิดปกติทางร่างกาย โดยเฉพาะความไม่ชัดเจนของอวัยวะเพศ การรักษาอาการ CAH ก่อนคลอดตั้งแต่แรก ๆ ได้แสดงการลดอาการ CAH บางอย่าง แต่ไม่ได้รักษาความผิดปกติแต่กำเนิดมูลฐาน การใช้แบบนี้เป็นที่ถกเถียงกันว่า เป็นการศึกษาที่ไม่เพียงพอ ประมาณหนึ่งในสิบของทารกในครรภ์ของผู้หญิงที่ได้รับการรักษานั้นมีความเสี่ยงที่จะเกิดภาวะดังกล่าว และมีรายงานเหตุการณ์ไม่พึงประสงค์ที่ร้ายแรง[ 29] สวีเดน เมื่อผู้ป่วยหนึ่งในห้ารายมีอาการไม่พึงประสงค์[ 30]
การทดลองทางคลินิก ขนาดเล็กพบว่ามีผลระยะยาวต่อความจำในการใช้ภาษาในกลุ่มเล็ก ๆ ของเด็กที่ได้รับการรักษาก่อนคลอด แต่ไม่สามารถสรุปผลได้เนื่องจากขนาดของการทดลอง[ 31] [ 32]
เดกซาเมทาโซน ใช้ในการรักษาภาวะสมองบวม จากการอยู่ในพื้นที่สูง (high-altitude cerebral edema; HACE) รวมถึงภาวะปอดบวมน้ำ จากการอยู่ในพื้นที่สูง (high-altitude pulmonary edema; HAPE) เป็นปกติที่มีการนำยานี้ติดตัวไปด้วยในคณะนักปีนเขา เพื่อช่วยให้นักปีนเขาจัดการกับภาวะแทรกซ้อนของการเจ็บป่วยจากระดับความสูง[ 33] [ 34]
การให้ยาเดกซาเมทาโซน ทางหลอดเลือดดำมีประสิทธิภาพในการป้องกันอาการคลื่นไส้ และอาเจียน ในผู้ที่ได้รับการผ่าตัด และมีอาการปวดหลังการผ่าตัด โดยให้ร่วมกับยาโอปิออยด์ที่ออกฤทธิ์ยาวทางไขสันหลัง หรือช่องเหนือไขสันหลัง[ 35]
การรวมกันของเดกซาเมทาโซน และสารต้านตัวรับเซโรโทนิน 5 เอชที 3 เช่น ออนดานเซตรอน (Ondansetron) มีประสิทธิภาพมากกว่าสารต้านตัวรับ 5-HT3 เพียงอย่างเดียวในการป้องกันอาการคลื่นไส้และอาเจียนหลังการผ่าตัด[ 36]
เดกซาเมทาโซน เมื่อใช้เป็นยาแก้อาเจียนระหว่างการผ่าตัด ไม่ปรากฏว่าเพิ่มอัตราการติดเชื้อที่แผล และไม่มีความชัดเจนว่ายามีผลต่อการหายของแผล[ 37]
การให้ยาเดกซาเมทาโซนครั้งเดียว หรือยาสเตอรอยด์อื่น ช่วยเพิ่มความเร็วในการหายจากอาการเจ็บคอ [ 38]
ข้อห้ามของเดกซาเมทาโซน (แต่ไม่จำกัดเพียงกรณีเหล่านี้) ได้แก่:[ 39] [ 40]
การติดเชื้อที่ไม่สามารถควบคุมได้
ภาวะภูมิไวเกิน ต่อยาเดกซาเมทาโซน (ที่ทราบก่อน)มาลาเรีย ขึ้นสมองการติดเชื้อราทั่วร่างกาย
การรักษาพร้อมกันกับวัคซีนไวรัสแบบเชื้อเป็น (รวมถึงวัคซีนไข้ทรพิษ )
ไม่ปรากฏอุบัติการณ์ที่แน่นอนของผลข้างเคียงของการใช้ยาเดกซาเมทาโซน ดังนั้นการประมาณการจึงถูกทำขึ้นโดย อุบัติการณ์ของผลข้างเคียงตามรายการที่แสดง เป็นไปตามผลข้างเคียงของยาคอร์ติโคสเตอรอยด์ ที่ใกล้เคียง และจากเอกสารกำกับยาเดกซาเมทาโซน[ 40] [ 41] [ 42]
สิว
โรคนอนไม่หลับ
วิงเวียน
เพิ่มความอยากอาหาร
น้ำหนักเพิ่มขึ้น, อ้วนขึ้น
สูญเสียความสมบูรณ์ของผิวหนัง
โรคซึมเศร้า ภาวะเคลิ้มสุข
ความดันโลหิตสูง เพิ่มความเสี่ยงของการติดเชื้อ
เพิ่มความดันลูกตา
อาเจียน
อาหารไม่ย่อย อาการสับสน
ความจำเสื่อม
หงุดหงิด
คลื่นไส้
วิงเวียน
ปวดหัว
ต้อกระจก (ในกรณีของการรักษาระยะยาว เกิดขึ้นในผู้ป่วยประมาณ 10%)
การขาดยาทันทีหลังจากการรักษาด้วยคอร์ติโคสเตอรอยด์ในระยะยาวสามารถนำไปสู่:[ 40]
ปฏิกิริยาระหว่างยาที่เป็นที่ทราบได้แก่:[ 40]
เดกซาเมทาโซนเป็นยาในกลุ่มกลูโคคอร์ติคอยด์ ทำหน้าที่เป็นตัวกระตุ้น ตัวรับกลูโคคอร์ติคอยด์ (glucocorticoid receptor; GR) แต่ไม่มีกิจกรรมกับฮอร์โมนมินเนอราโลคอร์ติคอยด์ (mineralocorticoid)[ 43] [ 44]
เดกซาเมทาโซนเป็นเพรกเนนคอร์ติโคสเตอรอยด์สังเคราะห์ (synthetic pregnane corticosteroid) และอนุพันธ์ของคอร์ติซอล (ไฮโดรคอร์ติโซน; hydrocortisone) และยังเป็นที่รู้จักกันในนาม 1-dehydro-9α-fluoro-16α-methylhydrocortisone หรือ 9α-fluoro-11β,17α,21-trihydroxy-16α-methylpregna-1,4-diene-3,20-dione[ 45] [ 46] การศึกษาโครงสร้างผลึกด้วยรังสีเอกซ์ (X-ray crystallography)
ในการสังเคราะห์เดกซาเมทาโซน สาร 16β-methylprednisolone acetate จะผ่านปฏิกิริยาการควบแน่น เพื่อนำโมเลกุลน้ำออก ได้เป็นเป็นสารอนุพันธ์ 9,11-dehydro[ 47] [ 48] ไฮโดรเจนฟลูออไรด์ ในเตตระไฮโดรฟิวแรน จะให้ผลเป็นเดกซาเมทาโซน
การสังเคราะห์เดกซาเมทาโซน
เดกซาเมทาโซน ถูกสังเคราะห์ครั้งแรกโดยฟิลิป โชวอลเตอร์ เฮนช์ (Philip Showalter Hench) ในปี พ.ศ. 2500 (ค.ศ.1957)[ 10] [ 11] [ 44]
เดกซาเมทาโซนมีราคาไม่สูง[ 14] สหรัฐ ยาสำหรับหนึ่งเดือนมักจะมีราคาต่ำกว่า 25 เหรียญสหรัฐ[ 9] อินเดีย ชุดการรักษาสำหรับผู้ใช้แรงงานที่คลอดก่อนกำหนดนั้น อยู่ที่ประมาณ 0.50 ดอลลาร์สหรัฐ[ 14] [ 14]
อาจให้ยาทางปากในรูปแบบยาเม็ดหรือสารละลายแอลกอฮอล์ (อีลิกเซอร์; elixir), ให้โดยฉีดเข้ากล้ามเนื้อ, การฉีดเข้าหลอดเลือดดำ หรือโดยการหยอดตา[ 9]
เดกซาเมทาโซนถูกใช้ในสถานบริการค้าประเวณีที่ถูกกฎหมายในบังคลาเทศ สำหรับโสเภณีที่ยังไม่บรรลุนิติภาวะเพื่อทำให้น้ำหนักเพิ่มขึ้น โดยมีจุดมุ่งหมายเพื่อทำให้พวกเธอดูมีอายุและมีสุขภาพดีต่อผู้ใช้บริการและตำรวจ[ 49]
เดกซาเมทาโซนและกลูโคคอร์ติคอยด์ส่วนใหญ่ ถูกแบนโดยองค์กรกีฬารวมถึงองค์กรต่อต้านการใช้สารต้องห้ามโลก (World Anti-Doping Agency)[ 50]
ในเดือนมิถุนายน พ.ศ. 2563 โครงการทดลอง RECOVERY (Randomised Evaluation of COVID-19 Therapy) โดยมหาวิทยาลัยออกซฟอร์ด ประกาศผลเบื้องต้นระบุว่าเดกซาเมทาโซน ช่วยเพิ่มอัตราการรอดชีวิตของผู้ป่วยในโรงพยาบาลจากโรค COVID-19 [ 51] [ 52] [ 53] พายุไซโตไคน์ ซึ่งมากเกินไปของระบบภูมิคุ้มกันในหลายกรณีที่รุนแรง การรักษาด้วยเดกซาเมทาโซนไม่มีผลในเชิงบวกในผู้ป่วยที่ไม่ต้องรับออกซิเจน ผู้เชี่ยวชาญหลายคนเรียกร้องให้มีการเผยแพร่ชุดข้อมูลฉบับเต็มอย่างรวดเร็ว เพื่อให้สามารถวิเคราะห์ผลลัพธ์ได้กว้างขึ้น[ 54] [ 55] [ 56] สหราชอาณาจักร ประกาศในช่วงกลางเดือนมิถุนายนว่า เดกซาเมทาโซนถูกบรรจุในรายการข้อปฏิบัติมาตรฐานในการรักษาโควิด-19[ 57] องค์การอนามัยโลก (WHO) ระบุว่าเดกซาเมทาโซน ควรสงวนไว้สำหรับผู้ป่วยที่ป่วยหนักและวิกฤต ที่ได้รับการรักษาด้วยกระบวนการรักษาโควิด-19 ในโรงพยาบาล[ 58]
เดกซาเมทาโซนรวมกับยาปฏิชีวนะ มาร์โบฟล็อกซาซิน (Marbofloxacin) และคลอไตรมาโซล (Clotrimazole) นั้นมีชื่อทางการค้าว่า Aurizon (หมายเลข CAS 115550-35-1) ใช้รักษาอาการติดเชื้อที่หูที่รักษายากโดยเฉพาะในสุนัข นอกจากนี้ยังสามารถใช้ร่วมกับไตรคลอร์เมไทอะไซด์ (Trichlormethiazide) เพื่อรักษาม้า ที่มีอาการบวมของขาส่วนปลายและอาการฟกช้ำทั่วไป[ 59]
↑ 1.0 1.1 "Dexamethasone Use During Pregnancy" . Drugs.com . คลังข้อมูลเก่าเก็บจากแหล่งเดิม เมื่อ 17 May 2016. สืบค้นเมื่อ 9 June 2016 . Dexamethasone is only recommended for use during pregnancy when there are no alternatives and benefit outweighs risk. ↑ "Ozurdex EPAR" . European Medicines Agency (EMA). สืบค้นเมื่อ 24 October 2020 .↑ "Neofordex EPAR" . European Medicines Agency (EMA). สืบค้นเมื่อ 24 October 2020 .[ลิงก์เสีย ↑ "Ozurdex- dexamethasone implant" . DailyMed . 30 October 2020. สืบค้นเมื่อ 27 March 2022 .↑ "Dexamethasone sodium phosphate solution/ drops" . DailyMed . 31 July 2020. สืบค้นเมื่อ 27 March 2022 .↑ "Dexycu- dexamethasone injection, suspension" . DailyMed . 20 December 2021. สืบค้นเมื่อ 27 March 2022 .↑ Dogra P, Vijayashankar NP (September 14, 2020). "Dexamethasone Suppression Test". StatPearls (September 14, 2020). PMID 31194457 . ↑ Jobe AH, Milad MA, Peppard T, Jusko WJ (March 2020). "Pharmacokinetics and Pharmacodynamics of Intramuscular and Oral Betamethasone and Dexamethasone in Reproductive Age Women in India" . Clinical and Translational Science . 13 (2): 391–99. doi :10.1111/cts.12724 . PMC 7070803 PMID 31808984 . ↑ 9.00 9.01 9.02 9.03 9.04 9.05 9.06 9.07 9.08 9.09 9.10 "Dexamethasone" . The American Society of Health-System Pharmacists. คลังข้อมูลเก่าเก็บจากแหล่งเดิม เมื่อ 2017-08-31. สืบค้นเมื่อ July 29, 2015 .↑ 10.0 10.1 "Dexamethasone" . 17 June 2020. คลังข้อมูลเก่าเก็บจากแหล่งเดิม เมื่อ 2020-10-01. สืบค้นเมื่อ 2020-06-22 .↑ 11.0 11.1 Rankovic, Zoran; Hargreaves, Richard; Bingham, Matilda (2012). Drug discovery and medicinal chemistry for psychiatric disorders ISBN 9781849733656 แหล่งเดิม เมื่อ 2016-03-05. ↑ Fischer, Jnos; Ganellin, C. Robin (2006). Analogue-based Drug Discovery ISBN 9783527607495 ↑ World Health Organization (2019). World Health Organization model list of essential medicines: 21st list 2019 . Geneva: World Health Organization. hdl :10665/325771 ↑ 14.0 14.1 14.2 14.3 14.4 "Dexamethasone for Accelerating Lung Maturation in Preterm Babies" (PDF) . คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF) เมื่อ 22 December 2015. สืบค้นเมื่อ 29 July 2015 .↑ Till J. "Paramedic Clinical Training Aid" . คลังข้อมูลเก่าเก็บจากแหล่งเดิม เมื่อ 31 March 2012. สืบค้นเมื่อ 30 August 2011 . ↑ Provan D, Stasi R, Newland AC, และคณะ (January 2010). "International consensus report on the investigation and management of primary immune thrombocytopenia" . Blood . 115 (2): 168–86. doi :10.1182/blood-2009-06-225565 PMID 19846889 . ↑ Schmelzeisen R, Frölich JC (1993). "Prevention of postoperative swelling and pain by dexamethasone after operative removal of impacted third molar teeth" . European Journal of Clinical Pharmacology . 44 (3): 275–77. doi :10.1007/BF00271371 . PMID 8491244 . S2CID : 12528750 ↑ "Croup- Diagnosis & Treatment" . Mayo Clinic . สืบค้นเมื่อ 13 October 2017 . Dexamethasone is usually recommended because of its long-lasting effects (up to 72 hours). ↑ Brady CJ, Villanti AC, Law HA, และคณะ (2016). "Corticosteroid implants for chronic non-infectious uveitis" . Cochrane Database Syst Rev . 2 : CD010469. doi :10.1002/14651858.CD010469.pub2 . PMC 5038923 PMID 26866343 . ↑ Kim CH, Chen MF, Coleman AL (2017). "Adjunctive steroid therapy versus antibiotics alone for acute endophthalmitis" . Cochrane Database Syst Rev . 2 : CD012131. doi :10.1002/14651858.CD012131.pub2 . PMC 5419424 PMID 28225198 . ↑ Brouwer MC, McIntyre P, de Gans J, Prasad K, van de Beek D (September 2010). Van De Beek D (บ.ก.). "Corticosteroids for acute bacterial meningitis" . The Cochrane Database of Systematic Reviews (9): CD004405. doi :10.1002/14651858.CD004405.pub3 PMID 20824838 . ↑ Roila F, Ballatori E, Ruggeri B, DeAngelis V (May 2000). "Dexamethasone Alone or in Combination with Ondansetron for the Prevention of Delayed Nausea and Vomiting Induced by Chemotherapy" . N Engl J Med . 342 (21): 1554–59. doi :10.1056/NEJM200005253422102 PMID 10824073 . ↑ Holte K; Kehlet H (November 2002). "Perioperative single-dose glucocorticoid administration: pathophysiologic effects and clinical implications" . J Am Coll Surg . 195 (5): 694–712. doi :10.1016/s1072-7515(02)01491-6 . PMID 12437261 . ↑ Harousseau JL, Attal M, Leleu X, และคณะ (November 2006). "Bortezomib plus dexamethasone as induction treatment prior to autologous stem cell transplantation in patients with newly diagnosed multiple myeloma: results of an IFM phase II study". Haematologica . 91 (11): 1498–505. PMID 17043025 . ↑ Chrousos GP, Detera-Wadleigh SD, Karl M (December 1993). "Syndromes of glucocorticoid resistance" (PDF) . Ann. Intern. Med . 119 (11): 1113–24. doi :10.7326/0003-4819-119-11-199312010-00009 . PMID 8239231 . คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF) เมื่อ 2017-08-14. สืบค้นเมื่อ 2021-08-10 . S2CID : 26040431 ↑ Charmandari E, Kino T, Ichijo T, Chrousos GP (May 2008). "Generalized glucocorticoid resistance: clinical aspects, molecular mechanisms, and implications of a rare genetic disorder" . J. Clin. Endocrinol. Metab . 93 (5): 1563–72. doi :10.1210/jc.2008-0040 . PMC 2386273 PMID 18319312 . ↑ Dan L. Longo, Anthony Fauci, Dennis Kasper, Stephen Hauser, J. Jerry Jameson and Joseph Loscalzo, Harrison's Principles of Internal Medicine
↑ Bloom SL, Sheffield JS, McIntire DD, Leveno KJ (April 2001). "Antenatal dexamethasone and decreased birth weight" . Obstet Gynecol . 97 (4): 485–90. doi :10.1016/S0029-7844(00)01206-0 . PMID 11275014 . S2CID : 33601749 ↑ Elton, Catherine (18 June 2010). "A Prenatal Treatment Raises Questions of Medical Ethics" . คลังข้อมูลเก่าเก็บจากแหล่งเดิม เมื่อ 31 August 2016 – โดยทาง content.time.com. ↑ Hirvikoski T, Nordenström A, Wedell A, และคณะ (June 2012). "Prenatal dexamethasone treatment of children at risk for congenital adrenal hyperplasia: the Swedish experience and standpoint" . The Journal of Clinical Endocrinology and Metabolism . 97 (6): 1881–83. doi :10.1210/jc.2012-1222 PMID 22466333 . ↑ Hirvikoski T, Nordenström A, Lindholm T, และคณะ (February 2007). "Cognitive functions in children at risk for congenital adrenal hyperplasia treated prenatally with dexamethasone" . J. Clin. Endocrinol. Metab . 92 (2): 542–48. doi :10.1210/jc.2006-1340 PMID 17148562 . ↑ Lajic S, Nordenström A, Hirvikoski T (2011). "Long-term outcome of prenatal dexamethasone treatment of 21-hydroxylase deficiency" . Endocr Dev . Endocrine Development. 20 : 96–105. doi :10.1159/000321228 . ISBN 978-3-8055-9643-5 PMID 21164263 . ↑ Cymerman A; Rock PB (1994). Medical Problems in High Mountain Environments. A Handbook for Medical Officers (PDF) (Technical report). US Army Research Inst. of Environmental Medicine Thermal and Mountain Medicine Division Technical Report. USARIEM-TN94-2. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF) เมื่อ 17 มิถุนายน 2017. สืบค้นเมื่อ 17 มิถุนายน 2020 . ↑ Eledrisi MS (April 2007). "First-line therapy for hypertension". Annals of Internal Medicine . 146 (8): 615. doi :10.7326/0003-4819-146-8-200704170-00021 . PMID 17438328 . ↑ Grape S, Usmanova I, Kirkham KR, Albrecht E (April 2018). "Intravenous dexamethasone for prophylaxis of postoperative nausea and vomiting after administration of long-acting neuraxial opioids: a systematic review and meta-analysis" . Anaesthesia . 73 (4): 480–89. doi :10.1111/anae.14166 PMID 29226971 . ↑ Kovac AL (May 2006). "Meta-analysis of the use of rescue antiemetics following PONV prophylactic failure with 5-HT3 antagonist/dexamethasone versus single-agent therapies" . Ann Pharmacother . 40 (5): 873–87. doi :10.1345/aph.1G338 . PMID 16670361 . S2CID : 32843029 ↑ Polderman JA, Farhang-Razi V, Van Dieren S, และคณะ (Cochrane Anaesthesia Group) (November 2018). "Adverse side effects of dexamethasone in surgical patients" . The Cochrane Database of Systematic Reviews . 11 : CD011940. doi :10.1002/14651858.CD011940.pub3 . PMC 6426282 PMID 30480776 . ↑ Sadeghirad B, Siemieniuk RA, Brignardello-Petersen R, และคณะ (September 2017). "Corticosteroids for treatment of sore throat: systematic review and meta-analysis of randomised trials" . BMJ . 358 : j3887. doi :10.1136/bmj.j3887 . PMC 5605780 PMID 28931508 . ↑ "Decadron, Dexamethasone Intensol (dexamethasone) dosing, indications, interactions, adverse effects, and more" . Medscape Reference . WebMD. คลังข้อมูลเก่าเก็บจากแหล่งเดิม เมื่อ 12 December 2013. สืบค้นเมื่อ 11 December 2013 .↑ 40.0 40.1 40.2 40.3 "Product Information Dexamethsone (dexamethasone)" (PDF) . TGA eBusiness Services . Aspen Pharmacare Australia Pty Ltd. 10 August 2010. สืบค้นเมื่อ 11 December 2013 ."Product Information Dexmethsone Injection" (PDF) . TGA eBusiness ServicesAspen Pharmacare Australia Pty Ltd . Aspen Pharmacare Australia Pty Ltd. 2 March 2011. สืบค้นเมื่อ 11 December 2013 .↑ "Dexamethasone tablet [ECR Pharmaceuticals]" . DailyMed . ECR Pharmaceuticals. December 2010. คลังข้อมูลเก่าเก็บจากแหล่งเดิม เมื่อ 13 December 2013. สืบค้นเมื่อ 11 December 2013 .↑ "Dexamethasone Tablet BP 2.0 mg – Summary of Product Characteristics (SPC)" . electronic Medicines Compendium . Merck Sharp & Dohme Limited. 26 January 2018. สืบค้นเมื่อ 17 June 2020 ."Dexamethasone 4.0 mg/ml injection – Summary of Product Characteristics (SPC)" . electronic Medicines Compendium . Merck Sharp & Dohme Limited. 4 December 2013. คลังข้อมูลเก่าเก็บจากแหล่งเดิม เมื่อ 8 May 2015. สืบค้นเมื่อ 11 December 2013 .↑ De Groot LJ, Chrousos G, Dungan K, และคณะ (2000). "Glucocorticoid Therapy and Adrenal Suppression" . Endotext [Internet] . PMID 25905379 . ↑ 44.0 44.1 Khan MO, Park KK, Lee HJ (2005). "Antedrugs: an approach to safer drugs" . Curr. Med. Chem . 12 (19): 2227–39. doi :10.2174/0929867054864840 . PMID 16178782 . ↑ Elks J (14 November 2014). The Dictionary of Drugs: Chemical Data: Chemical Data, Structures and Bibliographies ISBN 978-1-4757-2085-3 แหล่งเดิม เมื่อ 15 February 2017. ↑ Index Nominum 2000: International Drug Directory ISBN 978-3-88763-075-1 แหล่งเดิม เมื่อ 2017-08-24.↑ Arth GE, Fried J, Johnston DBR, และคณะ (1958). "16-Methylated steroids. II. 16α-Methyl analogs of cortisone, a new group of anti-inflammatory steroids. 9α-Halo derivatives". Journal of the American Chemical Society . 80 (12): 3161–63. doi :10.1021/ja01545a063 . ↑ Taub D, Hoffsommer RD, Slates HL, lWendler NL (1958). "16β-Methyl cortical steroids". Journal of the American Chemical Society . 80 (16): 4435. doi :10.1021/ja01549a095 . ↑ Mark Dummett (2010-05-30). "Bangladesh's dark brothel steroid secret" . BBC News Online. คลังข้อมูลเก่าเก็บจากแหล่งเดิม เมื่อ 2012-02-22. ↑ "Prohibited In-Competition: Glucocorticoids" . World Anti-Doping Agency. คลังข้อมูลเก่าเก็บจากแหล่งเดิม เมื่อ 2018-07-16. สืบค้นเมื่อ 2020-06-22 .↑ "Dexamethasone in COVID-19" (PDF) . www.gpni.co.uk . 16 June 2020. สืบค้นเมื่อ 18 June 2020 .↑ Low-cost dexamethasone reduces death by up to one third in hospitalised patients with severe respiratory complications of COVID-19. ↑ "WHO feiert Studienergebnisse zu Covid-19-Medikament als „Durchbruch" (ภาษาเยอรมัน). Handelsblatt. 17 มิถุนายน 2020.↑ "Steroid drug hailed as 'breakthrough' for seriously ill COVID-19 patients" . Reuters. 17 June 2020. สืบค้นเมื่อ 18 June 2020 .↑ Ducharme, Jamie. "A Low-Cost Steroid Shows Promise for Treating COVID-19. But Take the News With a Grain of Salt" . Time. สืบค้นเมื่อ 18 June 2020 . ↑ "โควิด-19 : เดกซาเมทาโซน สเตียรอยด์ที่ผู้เชี่ยวชาญอังกฤษระบุช่วยผู้ป่วยหนักจากไวรัสโคโรนาสายพันธุ์ใหม่ได้" . BBC Thai. 17 June 2020.↑ FAZ.net: Billig-Arznei bewährt sich bei schwerem Covid-19-Verlauf
↑ "Important to use dexamethasone only for serious COVID cases - WHO" . 17 June 2020. สืบค้นเมื่อ 18 June 2020 .↑ "Trichlormethiazide and Dexamethasone for veterinary use" . Wedgewood Pharmacy. คลังข้อมูลเก่าเก็บจากแหล่งเดิม เมื่อ 2007-12-12. สืบค้นเมื่อ 2008-01-23 .